Anterior Neuropatia Óptica Isquêmica:
Parte I: Uma Introdução para Pacientes
Sohan Singh Hayreh, MD, MS, PhD, DSc, FRCS, FRCOphth
Patricia A. Podhajsky, BSN
Ocular Vascular Clínica
Departamento de Oftalmologia & Visual de Ciências
Universidade de Iowa Carver Faculdade de Medicina
Iowa City, Iowa
Esta é a primeira parte de um par de artigos sobre AION.
por favor NOTE
a primeira parte deste artigo destina-se principalmente a doentes e leigos, e a segunda parte (numa página web separada) destina-se a oftalmologistas. O artigo é um resumo do material publicado em revistas oftálmicas revisadas por pares. Para informações mais detalhadas, consulte os artigos da bibliografia e os vários artigos citados nesses artigos.o Dr. Hayreh não dá uma opinião sem examinar pessoalmente um paciente; ele sente que fazê-lo é antiético e também potencialmente perigoso.originalmente publicado em 1995 e revisto, expandido e modificado em abril de 2009, revisto em novembro de 2010, Fevereiro de 2013, agosto de 2016.este artigo destina-se a dar informações básicas sobre neuropatia óptica isquémica, que é por vezes chamada de “acidente vascular cerebral do nervo óptico” em termos leigos. A neuropatia óptica isquémica é uma das causas mais comuns de perda de visão em pessoas que passaram da meia-idade. No entanto, ocorre menos comumente, em pessoas mais jovens. O conhecimento sobre esta doença permitirá que os pacientes e seus médicos trabalhem juntos para entender a doença. O diagnóstico precoce, o reconhecimento de vários fatores de risco, e a realização do tratamento e as visitas de acompanhamento, como recomendado, são os aspectos mais importantes dos cuidados para pessoas com neuropatia óptica isquêmica. A seguinte descrição da neuropatia óptica isquémica é baseada nos nossos estudos básicos, experimentais e clínicos publicados nas revistas especializadas.
informação de fundo
o olho
o olho é frequentemente comparado a uma câmara. A luz entra através da córnea, pupila e lente na frente do olho, assim como a lente da câmera permite a luz para o filme. Esta luz é então focada na parede interna do olho chamada retina (como no filme em uma câmera). Esta imagem é então enviada para o cérebro ao longo do nervo óptico, que liga o olho ao cérebro. Vemos corretamente quando todas essas partes do olho e do cérebro estão trabalhando juntos
O Nervo óptico
O nervo óptico é sem igual, pois ele é o único nervo no corpo que o médico é capaz de ver diretamente (sem cirurgia) que começa na parte de trás do olho. O nervo óptico é composto por um milhão de fibras nervosas minúsculas e delicadas que são como fios. Muitos vasos sanguíneos alimentam o nervo óptico com sangue rico em oxigénio e nutrição. A visão realmente ocorre no cérebro quando as mensagens do olho viajam para o cérebro ao longo do nervo óptico; no entanto, o nervo tem que ser saudável para transmitir essas mensagens. Toda a situação pode ser comparada a uma câmera de vídeo (ou seja, o olho) tirando a imagem e transmitindo ao longo do cabo (o nervo óptico) para a televisão (o cérebro).; se o cabo estiver danificado por qualquer razão, embora a câmera de vídeo e a televisão possam ser perfeitamente normais, uma imagem distorcida ou nenhuma imagem é vista na televisão.
ao explicar esta doença, um médico pode dizer que houve um “acidente vascular cerebral na parte de trás do olho”, “vaso sanguíneo bloqueado”, ou “vaso sanguíneo partido na parte de trás do olho”. Um ” AVC ” é uma interrupção do fornecimento de sangue para o cérebro ou um nervo no corpo. Quando uma pessoa tem um grande “acidente vascular cerebral” no cérebro, o fornecimento de sangue para uma parte do cérebro que controla a fala ou o movimento dos braços e pernas é muitas vezes afetado. Com um “AVC na parte de trás do olho” uma perda de visão desenvolve-se porque a retina ou o nervo óptico pode ter a sua circulação interrompida. A quantidade de visão perdida depende da quantidade de retina ou nervo óptico afectado. Neste site estamos discutindo apenas o golpe do nervo óptico e não o da retina.
isquemia
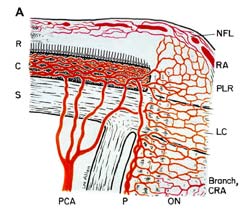
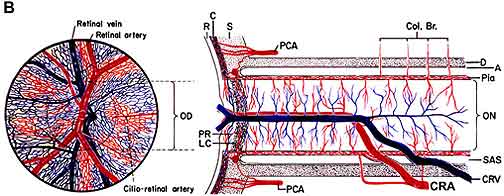
isquemia do nervo óptico resulta em neuropatia óptica isquémica . Isquemia é uma diminuição no fornecimento de sangue para um tecido no corpo que, por sua vez, diminui o oxigênio e nutrição. Sem oxigénio e nutrição suficientes, os nervos não podem funcionar correctamente e acabarão por morrer. Como um exemplo, colocar uma faixa de borracha apertada em torno do pulso faz com que os dedos comecem a tinir e, em seguida, perder a sensação de toque, porque a faixa de borracha corta o suprimento de sangue, esfomeando os nervos de oxigênio e nutrientes. Se o fornecimento de sangue para o nervo óptico é interrompido, ele produz isquemia do nervo óptico (nome técnico, “neuropatia óptica isquêmica”), e uma perda de visão se desenvolve. O suprimento de sangue da parte anterior (Fig. 1-a) do nervo óptico (também chamado de cabeça do nervo óptico) é principalmente pelas artérias ciliares posteriores, enquanto o fornecimento de sangue para a parte posterior (parte traseira da Fig. 1-B) é de várias fontes bem diferentes, mas não as artérias ciliares posteriores .
|
|
|
|
Abbreviations: A = arachnoid; C= choroid; CRA= central retinal artery; Col. Br.= Collateral branches; CRV= central retinal vein; D= dura; LC= lamina cribrosa; NFL= surface nerve fiber layer of the disc; OD= optic disc; ON= optic nerve; P= pia; PCA= posterior ciliary artery; PR and PLR= prelaminar region; R= retina; RA= retinal arteriole; S= sclera; SAS= subarachnoid space. |
|
| Fig. 1: Representação esquemática do fornecimento de sangue de: A) A Cabeça do nervo óptico e B) O nervo óptico.
A Reproduced With Permission From Hayreh 1978 . B Modificado A Partir De Hayreh, S. S. 1974 . |
|
tipos de neuropatia óptica isquémica
neuropatia óptica isquémica é de dois tipos, dependendo da parte do nervo óptico envolvida:
: O AION é devido a isquemia aguda da parte frontal (anterior) do nervo óptico (também chamada cabeça do nervo óptico), que é fornecido principalmente pelas artérias ciliares posteriores.
neuropatia óptica isquêmica Posterior( comumente abreviada para “PION”): PION é um tipo muito menos comum . É devido a isquemia aguda da parte traseira (posterior) do nervo óptico, localizado a alguma distância atrás do globo ocular; esta parte do nervo óptico não é fornecido pelas artérias ciliares posteriores. Isto foi relatado pela primeira vez por mim em 1981 . Uma conta corrente detalhada do PION e sua gestão está disponível em uma publicação recente baseada em minha pesquisa .
a classificação clínica do AION
AION é de dois tipos , dependendo do que a causa:
AION Arterítica: este é o tipo mais grave e é devido a uma doença chamada arterite celular gigante ou arterite temporal.
AION não-arterítica: este é o tipo mais comum, com muitas causas diferentes, mas não associado com arterite celular gigante.é extremamente importante saber que o tratamento correcto para o AION depende do tipo ARTERÍTICO ou não ARTERÍTICO.
como o AION é diagnosticado
para fazer um diagnóstico correto de AION e seu tipo, o médico precisa descobrir toda a informação necessária. Ele / ela pode fazer as seguintes perguntas, porque indolor, perda de visão devido a a AION pode ser o primeiro sintoma, ou uma complicação de outras doenças.a perda de visão foi súbita ou gradual?se a perda visual surgiu subitamente, a que horas do dia o doente a descobriu?houve desfocação temporária ou perda de visão antes da perda visual?a perda visual foi estável desde a primeira descoberta, ou melhorou ou piorou?o doente é diabético?o doente teve algum problema cardíaco, acidente vascular cerebral, pressão arterial elevada, pressão arterial baixa ou choque, Cirurgia cardiovascular recente ou cirurgia de catarata ou hemorragia excessiva?o paciente ou alguém da família do paciente tem glaucoma?o paciente fuma?o doente está a tomar medicação para a pressão arterial elevada? Em caso afirmativo, que droga(s), com que frequência e a que horas do dia?as mulheres serão questionadas sobre o uso de pílulas anticoncepcionais ou estrogénios usados após a menopausa.a arterite das células gigantes é a principal emergência médica na oftalmologia devido à sua temida complicação da perda visual num ou em ambos os olhos, que é evitável se estes doentes forem diagnosticados precocemente e tratados de imediato e agressivamente com corticosteróides sistémicos. Esta é uma doença de pessoas com idade igual ou superior a 50 anos – mais comum entre as mulheres do que os homens . Cerca de 80% dos doentes com Aião devido a arterite celular gigante terão se sentido geralmente mal por algum tempo . No entanto, 20% Não têm esses sintomas gerais e são perfeitamente saudáveis . Alguns pacientes podem ter um sentimento de “euforia”, ou bem-estar, de modo que eles estão bastante despreocupados com a sua perda de visão e até mesmo insistir que eles podem ver muito bem quando é claro que eles não podem. Pacientes que se sentem assim podem querer recusar o tratamento destinado a parar o progresso de arterite celular gigante e cegueira, por isso é importante ter a cooperação e compreensão de todos os membros da família. Para ajudar a determinar se arterite celular gigante está presente, um médico vai querer saber sobre os seguintes problemas:
- a Dor durante a mastigação de alimentos
- a Dor nos templos e/ou pescoço
- couro Cabeludo ternura
- Perda de apetite
- Perda de peso
- dores de cabeça
- Incomum fadiga ou sonolência
- dores Musculares e dores
- Sobre a perda da visão, o médico pode fazer as mesmas perguntas, como os listados acima não arteritic AION.testes e procedimentos que podem ser feitos em doentes com AION teste da acuidade Visual: O oftalmologista precisa saber em cada visita o quanto o paciente pode ver, para que as alterações na quantidade de visão afetada possam ser determinadas. Além de ler os gráficos oculares para a distância e perto da acuidade visual, os pacientes muitas vezes têm testes de campo visual.ensaio de campo Visual: um ensaio de campo visual mede tanto a visão central (em frente) como a visão periférica (lateral). Um defeito no teste de campo visual mostra quais fibras nervosas ópticas são afetadas pela doença (ver Fig. 6). Um olho com acuidade visual normal de 20/20 (ou 6/6) pode ter uma perda de campo visual bastante marcada na periferia, por isso uma acuidade visual normal não garante que não haja perda visual.defeito pupilar relativo: a pupila, localizada no centro da íris, é a parte do olho que fica maior e menor de acordo com a quantidade de luz. O nervo óptico desempenha um papel importante nesta reação à luz, por isso, se a pupila está constringindo à luz menos do que o normal, mostra que há danos no nervo óptico ou na retina. As pupilas são testadas brilhando uma luz em cada olho, fazendo com que as pupilas se estreitem. Como a luz é movida de um olho para o outro, as pupilas devem se limitar a aproximadamente o mesmo tamanho. Se não o fizerem, o olho envolvido apresenta um defeito pupilar relativo eferente.
tonometria( teste de glaucoma): a pressão no olho (pressão intra-ocular) é medida com um instrumento chamado tonômetro. Este procedimento simples e indolor é essencial para obter informações completas sobre a circulação no olho. Se houver alguma dúvida sobre se a pressão é alta, o paciente pode precisar ser testado várias vezes ao longo de um dia inteiro, porque a pressão intra-ocular pode variar em diferentes horas do dia. Uma pessoa pode não saber que tem alta pressão no olho até que ocorra perda visual.fotografias do disco óptico e da parte de trás do olho podem ser tiradas em várias ocasiões durante o curso da doença para descobrir a quantidade de inchaço do disco óptico e a sua resolução (figos. 7, 8, 9, 12-A). A angiografia fluoresceína fundus é um teste de Corante de rotina, feito para descobrir o estado de circulação na parte de trás do olho e do disco óptico (figos. 13, 14, 15).
mais informações
Mais informações sobre fotografia do fundo
Mais informações sobre a angiografia por fluoresceína
nálises ao sangue e referências a especialistas noutras áreas: análises ao sangue que serão efectuadas imediatamente são a taxa de sedimentação eritrocitária (ESR) e proteína C reactiva (CRP). Os resultados destes testes estão disponíveis dentro de algumas horas. Estas duas análises ao sangue são extremamente importantes para descobrir se um paciente tem arterite celular gigante. Ambos são anormalmente altos em arterite celular gigante.
muitos outros estudos de sangue podem ser necessários para descobrir se há mais alguma coisa de errado com o paciente, e pode ajudar a encontrar a razão para o desenvolvimento de AION, tais como diabetes ou doença vascular do colágeno. Os níveis de colesterol e/ou triglicéridos serão verificados porque níveis elevados levam ao “endurecimento das artérias.”Os resultados destes estudos de sangue podem indicar a necessidade de acompanhamento por um médico local ou encaminhamento a um especialista em Hematologia.a pressão arterial será tomada para determinar se o doente tem pressão arterial elevada (hipertensão). Um cardiologista ou cardiovascular especialista poderá ser consultado se parece que a causa do AION é um coágulo de sangue de algum outro lugar no corpo, ou que o coração, artérias carótidas, ou generalizada “endurecimento das artérias” podem estar contribuindo para a isquemia do olho. Os nossos estudos recentes demonstraram que a queda anormal da pressão arterial durante o sono é um factor de risco grave para o AION na grande maioria dos casos . Isto pode ser testado registando a pressão arterial a cada 10 a 20 minutos durante um período de 24 horas, com um monitor da pressão arterial ambulatório (figos. 3, 4, 5).biopsia da artéria Temporal: quando os sintomas do paciente, o exame oftalmológico, RSE e CRP elevados e angiografia fluoresceína fazem parecer provável que ele/ela tenha arterite celular gigante, uma biopsia da artéria temporal será feita. A artéria temporal encontra-se sob a pele do lado da testa, ou templo. A área é anestesiada e um pequeno corte feito na pele para expor a artéria. Cerca de uma polegada da artéria é removida para exame e a área é suturada com vários pontos (que serão removidos em cerca de uma semana). Esta amostra da artéria é examinada sob um microscópio por um patologista para determinar se há inflamação da artéria. Pode demorar vários dias até que este resultado seja conhecido.; no entanto, o tratamento para arterite celular gigante pode ser iniciado imediatamente se houver uma forte suspeita de arterite celular gigante, mesmo antes da biópsia é feito, por causa do risco muito elevado de cegueira, se o tratamento adequado não é dado em breve o suficiente. Iniciar o tratamento antes da biópsia não interfere com os resultados.