DRESS-syndroom: klinische mythen en parels
geneesmiddelrash met eosinofilie en systemische symptomen (DRESS-syndroom), ook bekend als geneesmiddelgeïnduceerd overgevoeligheidssyndroom, is een soms voorkomende ernstige systemische overgevoeligheidsreactie. Het komt naar schatting voor bij 1 op de 1000 tot 10.000 geneesmiddelblootstellingen.1 Het kan patiënten van alle leeftijden beà nvloeden en stelt typisch 2 tot 6 weken na blootstelling aan een boosdoener medicatie voor. Klassiek, DRESS syndroom presenteert met vaak wijdverspreide huiduitslag, oedeem in het gezicht, systemische symptomen zoals koorts, lymfadenopathie, en bewijs van viscerale orgaan betrokkenheid. Perifeer bloed eosinofilie wordt vaak maar niet universeel waargenomen.1,2
zelfs bij een goede behandeling zijn de gerapporteerde sterftecijfers van het DRESS-syndroom wereldwijd ongeveer 10% 2 of hoger, afhankelijk van de mate en het type van andere orgaanbetrokkenheid (bijv. cardiaal).3 voorbij de scherpe manifestaties van dress syndroom, is deze voorwaarde uniek in die zin dat sommige patiënten laat-onset gevolgen zoals myocarditis of auto-immune voorwaarden zelfs jaren na de aanvankelijke huiduitbarsting ontwikkelen.4 daarom is longitudinale evaluatie een belangrijk onderdeel van het management.
De hier gepresenteerde klinische mythen en parels benadrukken enkele van de algemeen aanvaarde veronderstellingen met betrekking tot het DRESS syndroom in een poging om subtiliteiten van het behandelen van patiënten met deze aandoening te verlichten (tabel).
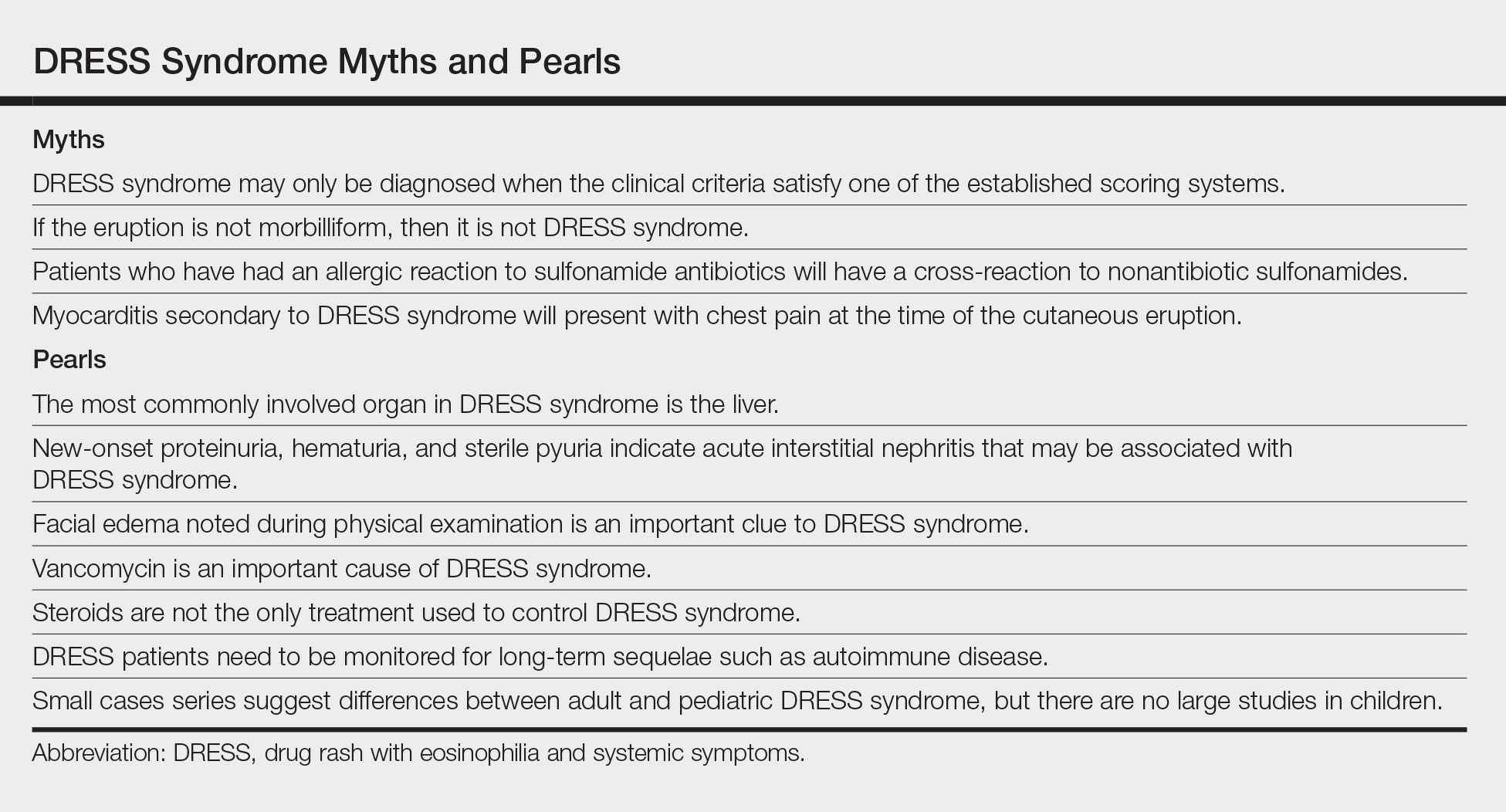
mythe: DRESS syndroom mag alleen worden gediagnosticeerd als de klinische criteria voldoen aan een van de gevestigde scoresystemen.
patiënten met het DRESS-syndroom kunnen heterogene manifestaties hebben. Dientengevolge, kunnen de patiënten een overgevoeligheid van de drug met biologisch gedrag en een natuurlijke geschiedenis ontwikkelen compatibel met dress syndroom dat niet gepubliceerde diagnostische criteria voldoet.5 Het syndroom kan ook zijn component manifestaties geleidelijk openbaren, waardoor de diagnose wordt vertraagd. De termen mini-DRESS en rok syndroom zijn aangewend om drug uitbarstingen te beschrijven die duidelijk systemische symptomen en complexer en verderfelijk biologisch gedrag dan een eenvoudige drug exanthema hebben maar niet aan DRESS syndroom criteria voldoen. Uiteindelijk is het belangrijk op te merken dat in de klinische praktijk, DRESS syndroom bestaat op een spectrum van ernst en de diagnose blijft een klinische.
Pearl: het meest betrokken orgaan bij het DRESS-syndroom is de lever.
betrokkenheid van de lever is het meest voorkomende viscerale orgaan dat betrokken is bij het DRESS-syndroom en wordt geschat op ongeveer 45,0% tot 86,1% van de gevallen.6,7 als een patiënt de karakteristieke huiduitslag, eosinofilie in het perifere bloed en tekenen van leverbeschadiging ontwikkelt, moet het DRESS-syndroom worden opgenomen in de differentiële diagnose.
Hepatitis bij het DRESS-syndroom kan hepatocellulair, cholestatisch of gemengd zijn.6,7 Gevallenreeksen zijn gevarieerd in de vraag of de transaminitis van het DRESS-syndroom meer hepatocellular8 of cholestatisch is.7 leverdysfunctie in dress syndroom duurt vaak langer dan in andere ernstige cutane bijwerkingen, en patiënten kunnen overal verbeteren van een paar dagen in mildere gevallen tot maanden om resolutie van afwijkingen te bereiken.Ernstige leverbetrokkenheid wordt beschouwd als de meest opvallende oorzaak van mortaliteit.9