境界線の調査:粘液性腫瘍-O&Gマガジン
腸型の卵巣粘液性境界線腫瘍–病理学者の視点。卵巣の粘液性腫瘍は、外科病理学者が解釈するのが最も困難な卵巣新生物の一つです。
‘卵巣の粘液性腫瘍は、外科病理学者が解釈するのが最も困難な卵巣新生物の一つです。”ハートWR.1
卵巣の粘液性腫瘍は、すべての原発性卵巣上皮腫瘍の推定10-15パーセントを構成しています。 これらの腫瘍は、内層上皮の粘液性分化によって特徴付けられ、良性の嚢胞腺腫および嚢胞腺線維腫から癌腫までのスペクトルを包含する。 発生率には地理的な変化があり、粘液性腫瘍は西洋の集団よりもアジアで比較的一般的である。2分類と診断基準の重要な変更は、過去20年間で発生しています。 分類と結果の側面については論争が残っている。境界腫瘍のカテゴリーは、良性腫瘍と悪性腫瘍の中間の組織学的特徴を有する腫瘍のサブセットを同定するために、1971年に導入された。 これらの腫瘍は、その良性の対応で見られるものを超える上皮増殖を表示しますが、浸潤性癌の破壊的な成長を欠いています。 このサブグループは、浸潤性癌よりも有意に良好な転帰と関連している。 同義語には、低悪性度の粘液性腫瘍、境界悪性腫瘍の嚢胞腺腫および非定型増殖性腫瘍が含まれる。 「境界腫瘍」という用語は、WHOによって採用されています。3粘液性境界腫瘍(MBT)の大部分(約85-90パーセント)は、通常、杯細胞の形態で、腸の分化を示す上皮によって裏打ちされている;しかし、多くの場合、存在する細胞 残りの部分は、子宮頸部(Mullerian)上皮に似た上皮細胞によって裏打ちされている。 これら二つのサブグループは、異なる疫学的および臨床的特徴を有する、明確に表示されます。
腸型のMBTは、主に45歳の平均を持つ生殖年齢の女性に発生しますが、年齢範囲は広い(9歳から88歳の間)。1;2それらはほとんど常に一方的であり、両側に発生するのはわずか五パーセントである。 MBTは、典型的にはすべての卵巣腫瘍の中で最大であり、最大30cmの寸法を測定することができる(図1を参照)。 肉眼的な外観は、良性腫瘍、境界腫瘍および悪性腫瘍を確実に区別することはできない。 典型的には、切断された表面は、ムチンで満たされた複数の嚢胞を示し、しばしばゼラチン状の外観を有する(図2参照)。
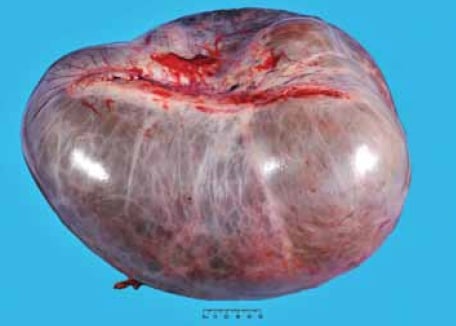
図1. 粘液性境界腫瘍は非常に大きい可能性があります。 この腫瘍は最大寸法で38cmを測定した。
腫瘍形成
ほとんどの原発性卵巣粘液性腫瘍の起源細胞は明らかではない。 これらの腫瘍は、形態、免疫組織化学的および分子的プロファイルが異なる他の卵巣上皮腫瘍とは異なる。 約5%が嚢胞性奇形腫(皮膚様嚢胞)に関連しており、良性、境界性、悪性のいずれかである可能性があります4(図3参照)。 この関連は,いくつかの粘液性腫ようが生殖細胞起源の単葉奇形腫を表すことを示唆している。 時折の粘液性腫瘍は、Brenner腫瘍、カルチノイドおよびSertoli-Leydig細胞腫瘍などの他のタイプの卵巣腫瘍と関連しても見られる(図4参照)。 最近の研究では、粘液性腫瘍とブレナー腫瘍の両方が、卵管-腹膜接合部に位置する移行上皮巣に起源の細胞を共有すると仮定されている。5純粋な粘液性外観を有する腫瘍は、場合によっては、共存するBrenner腫瘍を成長させ、消滅させた可能性がある5純粋な粘液性外観を有する腫瘍は、場合には、共存するBrenner腫瘍を成長させ、消滅させた可能性がある。
粘液性腫瘍は、良性の嚢胞腺腫から境界腫瘍、そして最終的には腸に見られる腺腫-癌腫のシーケンスと同様の癌腫に連続して発症すると推定される。 中間期は、上皮内癌(ICを有するMBT)を有する境界腫瘍および微小浸潤または微小浸潤癌(MIを有するMBT)を有する境界腫瘍である。 この仮説の証拠は、形態学的外観および分子研究から来ている。 境界腫瘍および悪性腫瘍は組織学的に不均一であり、良性から増殖性および悪性までの範囲のスペクトルを有し、進行を示唆する。 K-ras変異は粘液性腫瘍で同定されており、他のタイプの卵巣腫瘍で見られる変異とは異なる。境界腫瘍または良性腫瘍とは対照的に、悪性腫瘍では6つのK-Ras変異がより頻繁に同定されている。 同一の変異は、同じ腫瘍の良性領域、境界領域および悪性領域において報告されている。7,8この変異は、腫瘍形成における推定される初期の事象である。
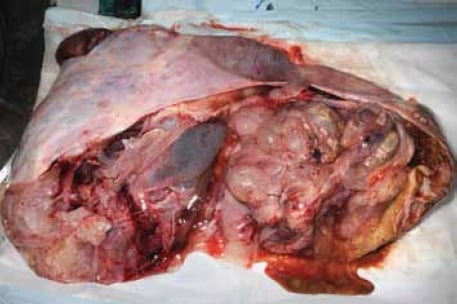
図2。 典型的には、切断された表面は、ムチンで満たされた複数の嚢胞を示す。
顕微鏡的評価
Mbtは、典型的には、層別化、タフティングおよび乳頭成長の領域を有する良性から増殖性までの範囲の上皮によって裏打ちされた複数の嚢胞で構成されている(図5および6を参照)。 細胞は軽度から中等度の異型および有糸分裂活性を示す。 スペクトルの下端と上端は明確に定義されていません。 下端では、良性および境界腫瘍は、上皮増殖または異型の程度によって区別される。 良性腫瘍では増殖の「軽微な」病巣が許容され、増殖は10パーセントを超えるが、すべてではないが、多くの人が任意の定量的切断として使用している。9十パーセントのしきい値以下の増殖を伴う腫瘍は、焦点増殖または焦点異型を有する粘液性嚢胞腺腫と指定される。 この問題に対処する研究はほとんどなく、拡散の程度が低いことの重要性は不明である。10
スペクトルの上端にあるMBTは、上皮内癌または浸潤の小さな病巣(微小浸潤または微小浸潤癌)のいずれかを示すことができる。
ICを有するMBT
上皮内癌は、浸潤性腫瘍の推定前駆体であり、浸潤の証拠なしに重度の異型(in situ癌)の領域を示す上皮によって特徴付けられる。 存在する場合、浸潤を排除するために腫瘍をより広範囲にサンプリングする必要があります。 上皮内癌が広範囲である場合には,拡張性パターンを有する浸潤と区別することは困難である可能性がある。
MIを伴うMBT
微小浸潤は、腸型の粘液性境界腫瘍の最大9%で報告されている。1浸潤性病巣は、間質内の単一細胞、小さなクラスター、腺または合流性または篩状の成長の病巣からなることがある(図6参照)。 各焦点の一般に受諾可能な最高の許されたサイズは区域の10mm2、または最高次元の3mmです。 いくつかの研究者は、異なる最大寸法(2mmと5mm)を使用しています。11,12浸潤がこれを超える場合、腫瘍は癌腫として分類される。 個々の病巣の最大サイズは検証されておらず、許容される個々の病巣の数も指定されていません。10微小浸潤の病巣は、嚢胞破裂後の間質ムチン血管外漏出と区別されるべきである。 断片化された非侵襲的上皮は、これらのムチン顆粒腫と関連している可能性がある。
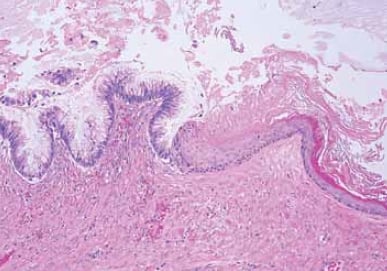
図3. 粘液性腫瘍は奇形腫と関連して発生する可能性がある。 この嚢胞は、粘液上皮(左)によって部分的に裏打ちされ、層状扁平上皮(右)を角質化することによって裏打ちされる。
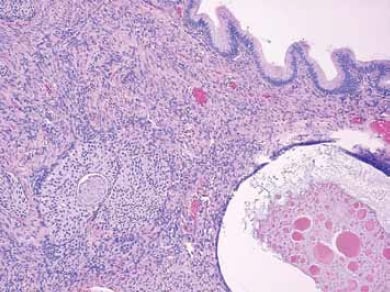
図4。 粘液性腫瘍はBrenner腫瘍と共存する可能性があります。 Brenner腫瘍の典型的な移行型細胞の巣は、単純な粘液上皮によって裏打ちされた嚢胞の下の卵巣間質に見られる。
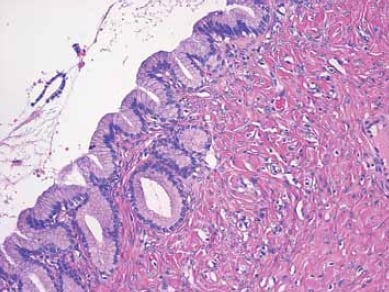
図5. この嚢胞は、粘液性の分化を示す細胞の単層からなる良性上皮によって裏打ちされる。
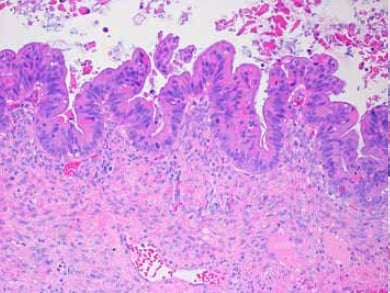
図6. 上皮層別化、核異型および有糸分裂活性を示す上皮増殖の領域を有する粘液性境界腫瘍。
壁結節を伴う境界腫瘍
まれな粘液性腫瘍には、反応性または悪性のいずれかである可能性のある壁結節があります。 反応性結節はしばしば多発性であり、良性腫瘍、境界腫瘍または悪性腫瘍で発生する可能性がある。 対照的に、悪性結節は、ほとんどの場合、境界または悪性腫瘍で発生する。 これらは、単独または複数のいずれかであってもよく、癌性、肉腫性または混合外観のいずれかを有する。 悪性腫瘍の存在は、悪い結果と関連している。
転帰
すべてのタイプの境界腫瘍は、一般的に極めて良好な予後を有する。 詳細な病理組織学的レビューを用いたより最近の研究の分析は、再発の全体的なリスクを示した(それぞれ、有害な組織学的特徴のないMBTで1.2%、1.9%および5.1%、ICを伴うMBT、およびMIを伴うMBT)。13再発は病期と強く関連しており、有害な組織学的特徴が存在した場合でも、病期IA腫瘍を有する女性は再発しなかった。 すべてを再発した女性は、3つの腫瘍サブグループで、それぞれ4.2%、16.7%、および25%の再発率で、病期IC腫瘍を有していた。 全体の数は少ないが、腫瘍関連の死亡が観察された。 年齢に関連するリスクも同定され、すべての再発は45歳の女性で発生しました。<45歳の女性で発生しました。13この年齢関連リスクは広く研究されていない。
粘液性腫瘍の正確な分類には、徹底的なサンプリングと転移の排除が必要です。 腫瘍は、典型的には大きく、組織学的に異質であり、広範なサンプリングを必要とする。 現在の推奨事項は、10cmを超える腫瘍、複雑な嚢胞性領域または固形領域、または上皮内癌、微小浸潤または腫瘍穿孔を示す腫瘍では、最後に1センチメートル当たり1セクションの腫瘍を処理し、追加のサンプリングを1センチメートル当たり2セクションに達することである。14このレベルのサンプリングは、MBTにおける積極的な行動が報告された結果の多くの以前の研究では達していませんでした。
粘液性癌の大部分、および境界線の外観を有するいくつかの腫瘍は、現在、生殖器外部位、特に消化管からの転移性として認識されている。 膵臓および胆道に生じる腫瘍は、特に当たり障りのない、組織学的に粘液性境界腫瘍と区別できない可能性があります。 卵巣腫瘤を伴う提示は、原発性腫瘍の診断に先行する可能性がある。 奇形腫関連粘液性腫瘍のまれな例外を除いて、腹膜偽粘液腫(粘液性腹水および/または粘液性腹膜結節)は、常に卵巣の二次的関与を伴う卵巣外新生物、通常4転移性腫瘍が除外されている場合、原発性粘液癌は非常にまれである。 免疫組織化学は、腫瘍起源の可能性の高い部位の解釈を助けるかもしれないが、免疫プロファイルにはかなりの重複があり、臨床的相関が常に必要 転移を支持する特徴には、両側性、サイズ<10cm、腫瘍による表面関与または表面ムチンの存在、浸潤の浸潤パターン、結節成長パターン、印環細胞または単細胞浸潤、血管浸潤、卵巣門門浸潤、卵巣偽粘液腫および偽粘液腫腹膜炎が含まれる。 汚れた壊死はしばしば転移性結腸腫瘍と関連している。 患者の臨床病歴および放射線所見の知識は、評価に不可欠である。
概要
卵巣の粘液性腫瘍の病因および挙動に関する私たちの理解は、過去数十年にわたって大幅に進化してきました。
概要
卵巣の粘液性腫瘍の病因および挙動に関する私たちの理解 ほとんどのMBTの優れた予後は、MBTが良性として再分類されるという示唆をもたらした。 他の人は、この用語が腫瘍形成における中間的な位置をよりよく反映しているため、この用語を保持すべきであると考えている。さらに、多くの永続的な論争、特に組織学的に有害な特徴の臨床的意義を含む論争は未解決のままである。 現在の結果データは、小さな患者数に基づいています。 境界腫瘍を有害な組織学的特徴の有無にかかわらずそれらに層状化することは、これらのサブグループにおける転帰のさらなる研究を可能にする。 これは、これらの問題のある腫瘍の我々の理解を強化し、臨床フォローアップと長期的な勧告を導くのに役立ちます。
- ハートWR。 卵巣の粘液性腫瘍:レビュー。 2004年(平成24年)4月25日に発売された。
- ロングエーカー T,Gilks CB. の表面上皮間質腫瘍Ovary.In ゴールドブラム・ジュニア編集者。 婦人科病理学。 2009年、””””に出演した。 P393-444
- Lee KR,Tavassoli FA,Prat J et al. 表面上皮-間質tumours.In Tavassoli FA,Devilee P,編集者. 乳房および女性の腫瘍生殖器官。 IARCプレス;2003. P117-45
- Vang R,Gown AM,Zhao C et al. 成熟した嚢胞性奇形腫に関連する卵巣粘液性腫瘍。 形態学的および免疫組織化学的分析は、より一般的に卵巣で遭遇する下部消化管tractmucinous腫瘍の特徴を共有するpotentialteratomatous起源のサブセットを同定した。 Am JSurg Pathol2007;31:854-69.
- Seidman JD,Khedmati F. 卵巣粘液性および移行上皮(Brenner)新生物の組織形成とWalthard細胞巣との関係を探る:120の腫瘍の研究。 ArchPathol Lab Med2008;132:1753-60.
- クルマンRJ、Shih IM。 上皮性卵巣癌の分子病因と卵巣外起源-パラダイムをシフトさせる。 Hum Pathol2011;42;918-31.
- 万台M,小西I,黒田H et al. 粘液性卵巣腫瘍におけるk-ras変異上皮の異質分布病理組織学への特別な参照。 Hum Pathol1998;28:34-40.
- Cuatrecasas M,Villanueva A,Matia-Guiu X,et al. K-ras変異inmucinous卵巣腫瘍:95例の臨床病理学的および分子研究。 Cancer1 9 9 7;7 9:1 5 8 1−6.
- Ronnett BM,Kajdacsy-Balla A,Gilks CB et al. 粘液性境界線腫瘍:命名法、診断基準、および行動に関する一般的な合意と永続的な論争のポイント。 Hum Pathol2004;35:949-60.
- Silverberg SG,Bell DA,Kurman RJ et al. 境界線卵巣腫瘍:キーポイントとワークショップの概要。 Hum Pathol2004;35:910-17.
- 野村K、相澤S. 卵巣の非侵襲的、微小侵襲的、および侵襲的粘液癌:40症例の臨床病理学的分析。 Cancer2 0 0 0;8 9:1 5 4 1−6.
- Riopel MA,Ronnett BM,Kurman RJ. 卵巣腸型粘液性腫瘍の診断基準および行動の評価:非定型増殖性(境界線)腫瘍および上皮内、微小浸潤性、浸潤性、および転移性癌。 Am J Surg Pathol1999;23:617-35.
- Khunamornpong S,Settakorn J,Sukpan K et al. 卵巣の低悪性度(「境界線」または「非定型増殖性」腫瘍)の粘液性腫瘍: 上皮内癌および微小浸潤の評価を伴う171例の研究。 Int J Gynecol Pathol2011;30:218-30.
- Seidman JD,Soslow RA,Vang R et al. 境界線卵巣腫瘍:用語と診断に関する多様な現代的な視点例示的な画像と基準。 Hum Pathol2004;35:918-33.
- Rodriguez IM、Prat J.卵巣の粘液性腫瘍:75の境界腫瘍(腸型)および癌腫の臨床病理学的分析。 Am J Surg Pathol2002;26(2):139-52.