anterior iskæmisk optisk neuropati:
del i: en introduktion til patienter
Sohan Singh Hayreh, MD, MS, PhD, DSC, FRCS, FRCOphth
Patricia A. Podhajsky, BSN
okulær vaskulær Klinik
Institut for oftalmologi & Visual Sciences
University of Carver College dette er første del i et par artikler om Aion.
Bemærk
den første del af denne artikel er primært beregnet til patienter og lægfolk, og den anden del (på en separat hjemmeside) er beregnet til øjenlæger. Artiklen er et sammendrag af materiale offentliggjort i fagfællebedømte oftalmiske tidsskrifter. For mere detaljerede oplysninger henvises til papirerne i bibliografien og de forskellige artikler, der er citeret i disse papirer.Dr. Hayreh giver ikke en mening uden personligt at undersøge en patient; han føler, at det er uetisk og også potentielt farligt at gøre det.
oprindeligt udgivet 1995 og revideret, udvidet og ændret i April 2009, revideret November 2010, februar 2013, August 2016.
denne artikel er beregnet til at give grundlæggende oplysninger om iskæmisk optisk neuropati, som undertiden kaldes “optisk nerveslag” i lægpersoners betegnelse. Iskæmisk optisk neuropati er en af de mest almindelige årsager til tab af synet hos personer tidligere midaldrende. Det forekommer dog mindre almindeligt hos yngre personer. Viden om denne sygdom vil gøre det muligt for patienter og deres læger at arbejde sammen for at forstå sygdommen. Tidlig diagnose, anerkendelse af forskellige risikofaktorer og udførelse af behandlings-og opfølgningsbesøg som anbefalet er de vigtigste aspekter af pleje af personer med iskæmisk optisk neuropati. Den følgende beskrivelse af iskæmisk optisk neuropati er baseret på vores grundlæggende, eksperimentelle og kliniske undersøgelser offentliggjort i fagfællebedømte tidsskrifter.
baggrundsinformation
øjet
øjet sammenlignes ofte med et kamera. Lys kommer ind gennem hornhinden, pupillen og linsen foran på øjet, ligesom kameraets linse lader lys ind i filmen. Dette lys er derefter fokuseret på indersiden af øjet kaldet nethinden (som på filmen i et kamera). Dette billede sendes derefter til hjernen langs synsnerven, som forbinder øjet med hjernen. Vi ser korrekt, når alle disse dele af øjet og hjernen arbejder sammen
synsnerven
synsnerven er unik, fordi den er den eneste nerve i kroppen, som en læge er i stand til at se direkte (uden kirurgi), da den begynder bag på øjet. Synsnerven består af en million små, delikate nervefibre, der er som ledninger. Mange blodkar nærer synsnerven med blod rig på ilt og ernæring. Vision finder faktisk sted i hjernen, når meddelelserne fra øjet rejser til hjernen langs synsnerven; nerven skal dog være sund for at overføre disse meddelelser. Hele situationen kan sammenlignes med et videokamera (dvs. øjet), der tager billedet og transmitterer langs kablet (synsnerven) til fjernsynet (hjernen); hvis kablet er beskadiget af en eller anden grund, selvom videokameraet og fjernsynet kan være helt normalt, ses et forvrænget billede eller Intet billede på fjernsynet.
mens du forklarer denne sygdom, kan en læge sige, at der har været et “slagtilfælde bag på øjet”, “blokeret blodkar” eller “brudt blodkar bag på øjet”. Et” slagtilfælde ” er en afbrydelse af blodforsyningen til hjernen eller en nerve i kroppen. Når en person har et stort” slagtilfælde ” i hjernen, påvirkes blodforsyningen til en del af hjernen, der styrer tale eller bevægelse af arme og ben. Med et” slag bag på øjet ” udvikles et synstab, fordi nethinden eller synsnerven kan få sin cirkulation afbrudt. Hvor meget syn der går tabt afhænger af, hvor meget nethinden eller synsnerven påvirkes. På denne hjemmeside diskuterer vi kun slagtilfælde af synsnerven og ikke nethinden.
iskæmi
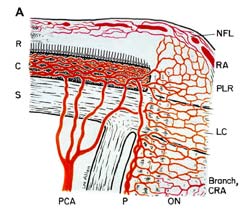
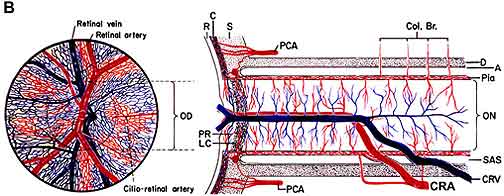
iskæmi i synsnerven resulterer i iskæmisk optisk neuropati . Iskæmi er et fald i blodforsyningen til et væv i kroppen, hvilket igen reducerer ilt og ernæring. Uden tilstrækkelig ilt og ernæring kan nerver ikke fungere ordentligt og vil til sidst dø. Som et eksempel får placering af et stramt gummibånd omkring håndleddet fingrene til at begynde at snurre og derefter miste følelsen af berøring, fordi gummibåndet afbryder blodforsyningen og sulter nerverne af ilt og næringsstoffer. Hvis blodtilførslen til synsnerven afbrydes, producerer den iskæmi i synsnerven (teknisk navn, “iskæmisk optisk neuropati”), og et tab af syn udvikler sig. Blodforsyningen af den forreste (Fig. 1-A) af synsnerven (også kaldet synsnervehovedet) er hovedsageligt af de bageste ciliære arterier, mens blodforsyningen til den bageste del (den bageste del af Fig. 1-B) er fra flere helt forskellige kilder, men ikke de bageste ciliære arterier .
|
|
|
|
Abbreviations: A = arachnoid; C= choroid; CRA= central retinal artery; Col. Br.= Collateral branches; CRV= central retinal vein; D= dura; LC= lamina cribrosa; NFL= surface nerve fiber layer of the disc; OD= optic disc; ON= optic nerve; P= pia; PCA= posterior ciliary artery; PR and PLR= prelaminar region; R= retina; RA= retinal arteriole; S= sclera; SAS= subarachnoid space. |
|
| Fig. 1: skematisk repræsentation af blodforsyningen af: (a) Synsnervens hoved og (B) synsnerven.
A gengivet med tilladelse fra Hayreh 1978 . B Modificeret Fra Hayreh, S. S. 1974 . |
|
typer af iskæmisk optisk neuropati
iskæmisk optisk neuropati er af to typer afhængigt af den involverede del af synsnerven:
Anterior iskæmisk optisk neuropati (almindeligvis forkortet til “AION”): AION skyldes akut iskæmi i den forreste (forreste) del af synsnerven (også kaldet synsnervehoved), som hovedsageligt leveres af de bageste ciliære arterier.
Posterior iskæmisk optisk neuropati (almindeligvis forkortet til “PION”): PION er en meget mindre almindelig type . Det skyldes akut iskæmi i den bageste (bageste) del af synsnerven, der ligger en vis afstand bag øjeæblet; denne del af synsnerven leveres ikke af de bageste ciliære arterier. Dette blev først rapporteret af mig i 1981 . En detaljeret løbende konto for PION og dens ledelse er tilgængelig i en nylig publikation baseret på min forskning .
klinisk klassificering af AION
AION er af to typer , afhængigt af hvad der forårsager det:
Arteritic AION: dette er den mest alvorlige type og skyldes en sygdom kaldet kæmpe celle arteritis eller temporal arteritis.
ikke-arteritisk AION: dette er den sædvanlige, mest almindelige type med mange forskellige årsager, men ikke forbundet med kæmpe cellearteritis.
det er ekstremt vigtigt at vide, at den korrekte behandling for AION afhænger af, om det er den ARTERITISKE eller den ikke-ARTERITISKE TYPE.
hvordan Aion diagnosticeres
for at foretage en korrekt diagnose af AION og dens type skal lægen finde ud af alle de nødvendige oplysninger. Han / hun kan stille følgende spørgsmål, fordi smertefrit, synstab på grund af AION kan være det første symptom på eller en komplikation af andre sygdomme.
spørgsmål til patienter med AION
ikke-Arteritisk AION
- var tabet af syn pludselig eller gradvis?
- hvis det visuelle tab kom pludselig, på hvilket tidspunkt på dagen opdagede patienten det?
- var der midlertidig sløring eller tab af syn før det visuelle tab?
- har det visuelle tab været stabilt siden første opdagelse, eller forbedret eller forværret?
- er patienten diabetiker?
- har patienten haft hjerteproblemer, slagtilfælde, højt blodtryk, lavt blodtryk eller chok, nylig kardiovaskulær kirurgi eller kataraktkirurgi eller overdreven blødning?
- har patienten eller nogen i patientens familie glaukom?
- ryger patienten?
- er patienten på højt blodtryksmedicin? Hvis ja, hvilket lægemiddel(er), hvor ofte og hvilket tidspunkt på dagen?
- kvinder vil blive spurgt om brug af p-piller eller østrogener, der anvendes efter overgangsalderen.
Arteritic AION
Giant cell arteritis er den primære medicinske nødsituation i oftalmologi på grund af dens frygtede komplikation af synstab i det ene eller begge øjne, hvilket kan forebygges, hvis disse patienter diagnosticeres tidligt og behandles straks og aggressivt med systemiske kortikosteroider. Dette er en sygdom hos personer i alderen 50 år eller ældre – mere almindelig blandt kvinder end mænd . Cirka 80% af patienterne med AION på grund af kæmpecellearteritis vil have følt sig generelt utilpas i nogen tid . Imidlertid har 20% ingen sådanne generelle symptomer og er helt sunde . Nogle patienter kan have en følelse af” eufori ” eller velvære, så de er ret bekymrede over deres synstab og endda insisterer på, at de kan se ganske godt, når det er klart, at de ikke kan. Patienter, der føler sig som dette, ønsker måske at nægte behandling med det formål at stoppe udviklingen af kæmpe cellearteritis og blindhed, så det er vigtigt at have samarbejde og forståelse for alle familiemedlemmer. For at hjælpe med at afgøre, om gigantisk cellearteritis er til stede, vil en læge gerne vide om følgende problemer:
- smerter under tygning af mad
- smerter i templerne og/eller nakken
- ømhed i hovedbunden
- tab af appetit
- vægttab
- hovedpine
- usædvanlig træthed eller søvnighed
- muskelsmerter
- med hensyn til synstab kan lægen stille de samme spørgsmål som dem, der er anført ovenfor i ikke-arteritisk AION.
test og procedurer, der kan udføres hos patienter med Aion
Synsskarphedstest: Ophthalmologen skal ved hvert besøg vide, hvor meget patienten kan se, så ændringer i mængden af påvirket syn kan bestemmes. Ud over at læse øjediagrammerne for afstand og nær synsstyrke, vil patienter ofte have synsfelttest.visuel feltprøvning: en synsfelttest måler både central (ligeud) og perifer (side) vision. En defekt i synsfelttesten viser, hvilke optiske nervefibre der er påvirket af sygdommen (Se Fig. 6). Et øje med normal 20/20 (eller 6/6) synsstyrke kan have ret markant synsfelttab i periferien, så en normal synsstyrke garanterer ikke, at der ikke er noget synstab.
relativ afferent pupilledefekt: pupillen, der er placeret i midten af iris, er den del af øjet, der bliver større og mindre i henhold til mængden af lys. Synsnerven spiller en vigtig rolle i denne reaktion på lys, så hvis pupillen indsnævres til lys mindre end normalt, viser det, at der er skade på synsnerven eller nethinden. Eleverne testes ved at skinne et lys ind i hvert øje, hvilket får eleverne til at indsnævre. Når lyset flyttes fra det ene øje til det andet, skal eleverne indsnævres til omtrent samme størrelse. Hvis de ikke gør det, er der en relativ afferent pupilledefekt i det involverede øje.
tonometri (glaukom test): trykket i øjet (intraokulært tryk) måles med et instrument kaldet en tonometer. Denne enkle, smertefri procedure er vigtig for at få fuld information om cirkulationen i øjet. Hvis der er tvivl om, hvorvidt trykket er højt, skal patienten muligvis testes flere gange over en hel dag, fordi det intraokulære tryk kan variere på forskellige tidspunkter af dagen. En person ved muligvis ikke, at han/hun har højt tryk i øjet, før efter synstab er opstået.
Fundus fotografi og fluorescein fundus angiografi: fotografier af den optiske skive og bagsiden af øjet kan tages ved flere lejligheder i løbet af sygdommen for at finde ud af mængden af hævelse af den optiske skive og dens opløsning (Fig. 7, 8, 9, 12-a). Fluorescein fundus angiografi er en rutinemæssig farvestoftest, der udføres for at finde ud af cirkulationstilstanden bag på øjet og optisk skive (Fig. 13, 14, 15).
mere information
mere om fundusfotografering
mere om fluoresceinangiografi
blodprøver og henvisninger til specialister på andre områder: blodprøver, der udføres straks, er erythrocytsedimenteringshastigheden (ESR) og C-reaktivt protein (CRP). Resultaterne af disse tests er tilgængelige inden for et par timer. Disse to blodprøver er ekstremt vigtige for at finde ud af, om en patient har kæmpe cellearteritis. Begge er normalt unormalt høje i kæmpe celle arteritis.
mange andre blodundersøgelser kan være nødvendige for at finde ud af, om der er noget andet galt med patienten, og kan hjælpe med at finde årsagen til udviklingen af AION, såsom diabetes eller kollagen vaskulær sygdom. Kolesterol-og / eller triglyceridniveauer kontrolleres, fordi høje niveauer fører til “hærdning af arterierne.”Resultaterne af disse blodundersøgelser kan indikere et behov for opfølgning af en lokal læge eller henvisning til en specialist i hæmatologi.
blodtryk vil blive taget for at afgøre, om patienten har højt blodtryk (hypertension). En kardiolog eller hjerte-kar-specialist kan konsulteres, hvis det ser ud til, at årsagen til AION er en blodprop fra et andet sted i kroppen, eller at hjertet, halspulsårerne eller generaliseret “hærdning af arterierne” kan bidrage til iskæmi i øjet. Vores nylige undersøgelser har vist, at unormalt blodtryksfald under søvn er en alvorlig risikofaktor for AION i langt de fleste . Dette kan testes ved at registrere blodtrykket hvert 10.til 20. minut over en 24-timers periode med en ambulant blodtryksmonitor (Fig. 3, 4, 5).
Temporal arteriebiopsi: når patientens symptomer, øjenundersøgelsen, forhøjet ESR og CRP og fluoresceinangiografi gør det sandsynligt, at han / hun har kæmpe cellearteritis, udføres en tidsmæssig arteriebiopsi. Den tidsmæssige arterie ligger lige under huden på siden af panden eller templet. Området bedøves, og der foretages et lille snit i huden for at udsætte arterien. Ca. en tomme af arterien fjernes til undersøgelse, og området sutureres med flere sting (som fjernes om cirka en uge). Denne prøve af arterien undersøges under et mikroskop af en patolog for at afgøre, om der er betændelse i arterien. Det kan tage flere dage, før dette resultat er kendt; imidlertid kan behandling af kæmpecellearteritis påbegyndes straks, hvis der er en stærk mistanke om kæmpecellearteritis, selv før biopsien er udført, på grund af den meget høje risiko for blindhed, hvis der ikke gives tilstrækkelig behandling hurtigt nok. Start af behandling, før biopsien er færdig, forstyrrer ikke resultaterne.