Embolia pulmonar
perspectiva geral
a embolia pulmonar é uma obstrução em uma das artérias dos pulmões. Na maioria dos casos, a embolia pulmonar é causada por coágulos sanguíneos que viajam para os pulmões das veias profundas das pernas ou, raramente, das veias de outras partes do corpo (trombose venosa profunda).
Como os coágulos bloqueiam o fluxo sanguíneo para os pulmões, a embolia pulmonar pode ser fatal. No entanto, o tratamento rápido reduz muito o risco de morte. Tomar medidas para prevenir coágulos sanguíneos nas pernas ajudará a protegê-lo contra a embolia pulmonar.
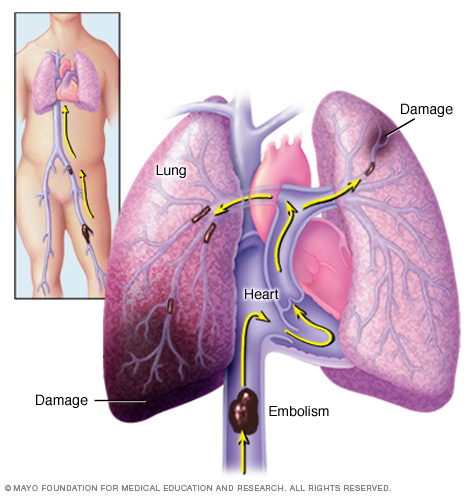
a embolia pulmonar ocorre quando um coágulo de sangue se aloja em uma artéria pulmonar e bloqueia o fluxo de sangue para uma parte do pulmão. Os coágulos sanguíneos geralmente se originam nas pernas e sobem para o lado direito do coração para depois se alojarem nos pulmões.
sintomas
os sintomas da embolia pulmonar podem variar muito, dependendo da quantidade de pulmão comprometida, do tamanho dos coágulos e se você tem uma doença pulmonar ou cardíaca subjacente.
os seguintes são sinais e sintomas comuns:
- Falta de ar. Esse sintoma geralmente aparece de repente e sempre piora com o esforço.
- Dor no peito. Você pode sentir como se estivesse tendo um ataque cardíaco. A dor geralmente é aguda e é sentida quando você respira fundo, o que geralmente impede que você faça isso. Também pode ser sentido quando tossir, inclinar ou abaixar.
- Tosse. A tosse pode produzir um escarro sangrento ou com fios de sangue.
outros sinais e sintomas que podem ocorrer com embolia pulmonar incluem:
- batimentos cardíacos rápidos ou irregulares
- desvanecimento ou tonturas
- transpiração excessiva
- febre
- dor ou inchaço na perna, geralmente na panturrilha, devido a trombose venosa profunda
- pele húmida ou descolorida (cianose)
Quando consultar um médico
a embolia pulmonar pode ser fatal. Procure atendimento médico urgente se sentir falta de ar inexplicável, dor no peito ou tosse que produz escarro sangrento.
Causas
a embolia pulmonar ocorre quando um grupo de material, muitas vezes um coágulo sanguíneo, se encaixa em uma artéria dos pulmões. Esses coágulos sanguíneos vêm mais comumente das veias profundas das pernas, uma condição conhecida como trombose venosa profunda.
em muitos casos, coágulos múltiplos estão envolvidos na embolia pulmonar. As porções de pulmão que se nutrem de cada artéria bloqueada são despojadas de sangue e podem morrer. Isso é conhecido como infarto pulmonar. Isso torna mais difícil para os pulmões fornecer oxigênio ao resto do corpo.
ocasionalmente, as obstruções nos vasos sanguíneos são causadas por outras substâncias que não os coágulos sanguíneos, tais como:
- gordura da medula óssea de um osso longo quebrado
- Parte de um tumor
- bolhas de ar
fatores de risco
embora qualquer pessoa possa desenvolver coágulos sanguíneos e a subsequente embolia pulmonar, certos fatores podem aumentar o seu risco.
condições médicas e tratamentos
você está em maior risco se você ou algum de seus parentes tiveram coágulos sanguíneos venosos ou embolia pulmonar no passado.
além disso, algumas condições médicas e tratamentos colocam você em risco, por exemplo:
- doença cardíaca. As doenças cardiovasculares, especificamente a insuficiência cardíaca, tornam a formação de coágulos mais provável.
- Câncer. Certos tipos de câncer (especialmente aqueles de cérebro, ovário, pâncreas, cólon, estômago, pulmão e rim, e aqueles que se espalharam) podem aumentar o risco de coágulos sanguíneos, e a quimioterapia aumenta ainda mais o risco. Mulheres com história pessoal ou familiar de câncer de mama que tomam tamoxifeno ou raloxifeno também correm maior risco de formação de coágulos sanguíneos.
- Cirurgia. A cirurgia é uma das principais causas de problemas de coágulos sanguíneos. Por esta razão, medicamentos podem ser administrados para prevenir coágulos antes e depois de uma grande cirurgia, como a substituição das articulações.
- distúrbios que afetam a coagulação. Alguns distúrbios herdados afetam o sangue, tornando-o mais propenso a coagular. Outros distúrbios médicos, como a doença renal, também podem aumentar o risco de coágulos sanguíneos.
- doença coronavírus 2019 (COVID-19). As pessoas que apresentam sintomas graves de COVID-19 estão em maior risco de embolia pulmonar.
imobilidade prolongada
é mais provável que se formem coágulos sanguíneos durante os períodos de inactividade, como estes:
- repouso na cama. Estar confinado à cama por um longo período após a cirurgia, um ataque cardíaco, uma fratura na perna, trauma ou qualquer doença grave torna você mais vulnerável a coágulos sanguíneos. Quando os membros inferiores estão em posição horizontal por longos períodos, o fluxo sanguíneo nas veias diminui e o sangue pode se acumular nas pernas, o que às vezes dá origem a coágulos sanguíneos.
- Viagens longas. Estar sentado em uma posição com pouco espaço durante longas viagens aéreas ou de carro retarda o fluxo sanguíneo nas pernas, o que contribui para a formação de coágulos.
outros factores de risco
- tabagismo. Por razões que não são bem compreendidas, o tabagismo predispõe algumas pessoas à formação de coágulos sanguíneos, especialmente quando combinado com outros fatores de risco.
- Excesso de peso. O excesso de peso aumenta o risco de coágulos sanguíneos, especialmente em pessoas com outros fatores de risco.
- Suplemento de estrogênio. O estrogênio das pílulas anticoncepcionais e da terapia de reposição hormonal pode aumentar os fatores de coagulação do sangue, especialmente se você fuma ou está acima do peso.
- Gravidez. O peso do bebê que pressiona as veias da pelve pode atrasar o retorno do sangue das pernas. Coágulos são mais propensos a se formar quando o sangue diminui ou se acumula.
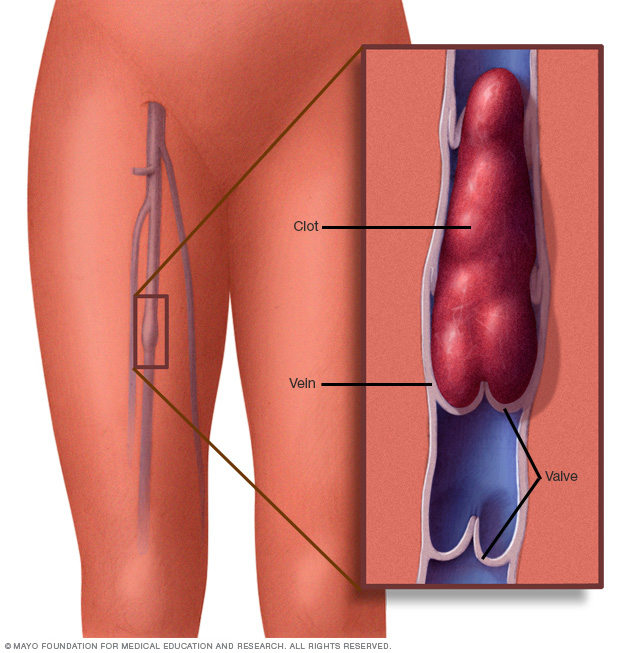
um coágulo de sangue em uma veia da perna pode produzir inchaço, dor, calor e sensibilidade na área afetada.
complicações
a embolia pulmonar pode ser fatal. Cerca de um terço das pessoas com embolia pulmonar não diagnosticada e não tratada não sobrevivem. No entanto, quando a condição é diagnosticada e tratada prontamente, esse número diminui drasticamente.
a embolia pulmonar também pode levar à hipertensão pulmonar, uma condição em que a pressão arterial nos pulmões e no lado direito do coração é muito alta. Quando há obstruções nas artérias dentro dos pulmões, o coração deve trabalhar mais para empurrar o sangue através desses vasos, o que aumenta a pressão arterial e acaba enfraquecendo o coração.
em casos raros, ocorrem frequentemente pequenas embolias que se desenvolvem ao longo do tempo e que resultam em hipertensão pulmonar crônica, também conhecida como hipertensão pulmonar tromboembólica crônica.
prevenção
a prevenção de coágulos nas veias profundas das pernas (trombose venosa profunda) ajudará a prevenir a embolia pulmonar. Por esta razão, a maioria dos hospitais se mostra firme quanto à adoção de medidas para prevenir coágulos sanguíneos, incluindo as seguintes:
- Anticoagulantes. Esses medicamentos geralmente são administrados a pessoas com risco de coágulos antes e depois de uma operação, bem como a pessoas internadas no hospital com condições médicas, como ataque cardíaco, acidente vascular cerebral ou complicações do câncer.
- Meias de compressão. As meias de compressão apertam constantemente as pernas, o que ajuda as veias e os músculos das pernas a mover o sangue de forma mais eficiente. Eles oferecem uma maneira segura, simples e barata de evitar que o sangue estagne durante e após a cirurgia geral.
- Elevação das pernas. Elevar as pernas quando possível e durante a noite também pode ser muito eficaz. Levante a parte inferior da sua cama de 4 a 6 polegadas (10 a 15 cm) com blocos ou livros.
- Atividade física. Mover-se o mais rápido possível após a cirurgia pode ajudar a prevenir a embolia pulmonar e acelerar a recuperação em geral. Esta é uma das principais razões pelas quais o enfermeiro pode pressioná-lo a se levantar, mesmo no dia da cirurgia, e caminhar apesar da dor no local da incisão cirúrgica.
- Compressão pneumática. Este tratamento usa punhos na altura da coxa ou da panturrilha que inflam automaticamente com ar e desinflam a cada poucos minutos para massagear e apertar as veias das pernas e melhorar o fluxo sanguíneo.
prevenção de viagens
o risco de formação de coágulos sanguíneos durante a viagem é baixo, mas aumenta à medida que a viagem de longa distância aumenta. Se você tem fatores de risco para coágulos sanguíneos e está preocupado em viajar, fale com o médico.
o médico pode sugerir o seguinte para evitar a formação de coágulos sanguíneos durante a viagem:
- Beber muito líquido. A água é o melhor líquido para prevenir a desidratação, que pode colaborar com o desenvolvimento de coágulos sanguíneos. Evita o álcool, pois contribui para a perda de líquidos.
- levante-se. Caminhe pela cabine do avião a cada uma hora ou mais. Se você estiver viajando de carro, faça paradas frequentes para que você possa andar. Dobre os joelhos várias vezes.
- mover no assento. Flexione os tornozelos por 15 a 30 minutos.
- Usar meias de compressão. O médico pode recomendar essas medidas para ajudar a promover a circulação e o movimento do líquido nas pernas. As meias de compressão estão disponíveis em uma variedade de cores e texturas elegantes. Existem até dispositivos, chamados calçadores de meias, para ajudá-lo a colocá-los.
Diagnóstico
a embolia pulmonar pode ser difícil de diagnosticar, especialmente em pessoas com doença cardíaca ou pulmonar subjacente. Por esse motivo, é provável que o médico analise seu histórico médico, faça um exame físico e peça um ou mais dos seguintes testes.
exames de sangue
seu médico pode solicitar um exame de sangue para a substância solvente de coágulos dímero D. níveis elevados podem sugerir uma maior probabilidade de formação de coágulos sanguíneos, embora muitos outros fatores também possam causar altos níveis de dímeros D.
os exames de sangue também podem medir a quantidade de oxigênio e dióxido de carbono no sangue. Um coágulo em um vaso sanguíneo dos pulmões pode reduzir o nível de oxigênio no sangue.
além disso, exames de sangue podem ser realizados para determinar se você tem um distúrbio de coagulação herdado.
radiografia torácica
este teste não invasivo mostra imagens do seu coração e pulmões em um filme. Embora os raios-X não possam diagnosticar embolia pulmonar e, mesmo, possam parecer normais quando há embolia, eles servem para descartar condições que se assemelham a essa doença.
ultra-som
um exame não invasivo conhecido como ultra-som duplex (às vezes chamado de varredura duplex ou ultra-som por compressão) usa ondas sonoras para explorar as veias da coxa, joelho e panturrilha, e às vezes nos braços, para verificar se há coágulos sanguíneos nas veias profundas.
um dispositivo em forma de haste chamado transdutor se move sobre a pele direcionando as ondas sonoras para as veias que estão sendo examinadas. Essas ondas são refletidas de volta no transdutor para criar uma imagem em movimento em um computador. A ausência de coágulos reduz a probabilidade de trombose venosa profunda. Se houver coágulos, é provável que o tratamento seja iniciado imediatamente.
angiografia pulmonar por tomografia computadorizada
a tomografia computadorizada usa raios-X para gerar imagens transversais do corpo. A angiografia pulmonar por tomografia computadorizada, também chamada de estudo de embolia pulmonar por tomografia computadorizada, cria imagens 3D que podem detectar anormalidades como embolia pulmonar dentro das artérias dos pulmões. Em alguns casos, o meio de contraste é administrado por via intravenosa durante a tomografia computadorizada para delinear as artérias pulmonares.
varredura de ventilação e perfusão (varredura V/Q)
quando é necessário evitar a exposição à radiação ou contraste de uma tomografia computadorizada devido a uma condição médica, uma varredura de ventilação e perfusão pode ser realizada. Neste teste, um marcador é injetado em uma veia do braço. O marcador traça um mapa do fluxo sanguíneo (perfusão) e compara-o com o fluxo de ar para os pulmões (ventilação), e pode ser usado para determinar se os coágulos sanguíneos estão causando sintomas de hipertensão pulmonar.
Angiografia pulmonar.
Este teste fornece uma imagem clara do fluxo sanguíneo nas artérias dos pulmões. É a maneira mais precisa de diagnosticar a embolia pulmonar, mas como requer um alto grau de habilidade para administrá-la e tem riscos potencialmente graves, geralmente é feito quando outros testes não fornecem um diagnóstico definitivo.
em uma angiografia pulmonar, um tubo flexível (cateter) é inserido em uma veia grande, geralmente na virilha, e é passado pelo coração e pelas artérias pulmonares. Em seguida, uma substância de contraste especial é injetada no cateter e os raios-X são tomados à medida que o corante enche as artérias dos pulmões.
Em algumas pessoas, este procedimento pode causar uma mudança temporária no ritmo cardíaco. Além disso, a substância de contraste pode causar um risco aumentado de danos nos rins em pessoas com diminuição da função renal.
ressonância magnética (MRI)
a ressonância magnética é uma técnica de imagiologia médica que usa um campo magnético e ondas de rádio geradas por computador para criar imagens detalhadas dos órgãos e tecidos do corpo. A ressonância magnética é geralmente reservada para mulheres grávidas (para evitar a radiação para o feto) e para pessoas cujos rins podem ser danificados por substâncias de contraste usadas em outros testes.
Tratamento
O tratamento da embolia pulmonar tem como objetivo evitar que o coágulo sanguíneo se amplie e prevenir a formação de novos coágulos. O tratamento imediato é essencial para evitar complicações graves ou morte.
Medicamentos
os medicamentos incluem diferentes tipos de anticoagulantes e solventes de coágulos.
-
Anticoagulantes. Essas drogas impedem que os coágulos existentes se ampliem e novos coágulos se formem enquanto o corpo trabalha para quebrá-los. A heparina é um anticoagulante frequentemente utilizado que pode ser administrado por via intravenosa ou injectado sob a pele. Ele age rapidamente e muitas vezes se sobrepõe por vários dias com um anticoagulante oral, como a varfarina, até que se torne eficaz, o que pode levar dias.
novos anticoagulantes orais funcionam mais rapidamente e têm menos interações medicamentosas. Alguns têm a vantagem de serem administrados por via oral, sem necessidade de sobreposição com heparina. No entanto, todos os anticoagulantes têm efeitos colaterais, e o sangramento é o mais comum.
- solventes de coágulos (trombolíticos). Embora os coágulos geralmente se dissolvam sozinhos, às vezes os trombolíticos administrados por via intravenosa podem se dissolver rapidamente. Como esses medicamentos anticoagulantes podem causar sangramento súbito e grave, eles geralmente são reservados para situações que colocam a vida em risco.
cirurgia e outros procedimentos
- remoção de coágulos. Se você tem um coágulo muito grande e perigoso no pulmão, o médico pode sugerir removê-lo por um tubo fino e flexível (cateter) que é introduzido nos vasos sanguíneos.
- filtro de veias. Um cateter também pode ser usado para colocar um filtro na veia principal do corpo (veia cava inferior) que vai das pernas para o lado direito do coração. Este filtro pode ajudar a evitar que coágulos entrem nos pulmões. Este procedimento geralmente é reservado para pessoas que não podem tomar medicamentos para diluir o sangue ou quando tiveram coágulos recorrentes apesar do uso de anticoagulantes. Alguns filtros podem ser removidos quando não são mais necessários.
cuidados médicos contínuos
uma vez que pode correr o risco de outra trombose venosa profunda ou embolia pulmonar, é importante continuar o tratamento, por exemplo, continuar a tomar anticoagulantes e ser monitorizado com a frequência indicada pelo médico. Além disso, visite regularmente o médico para prevenir ou tratar complicações.
preparação antes da consulta
a embolia pulmonar é geralmente avaliada inicialmente em hospitais, salas de emergência ou centros de emergência. Se você acha que pode ter uma embolia pulmonar, procure atendimento médico imediato.
o que você pode fazer
é conveniente que você prepare uma lista contendo o seguinte:
- descrições detalhadas de seus sintomas
- informações sobre seus problemas médicos anteriores, especialmente qualquer cirurgia ou doença recente que o tenha mantido acamado por vários dias
- detalhes de qualquer viagem recente que tenha implicado longas viagens de carro ou avião
- todos os medicamentos que você está tomando, incluindo vitaminas, produtos à base de plantas e qualquer outro suplemento, e as doses
- informações sobre problemas médicos de seus pais ou irmãos
- as perguntas que médico
o que esperar do médico
Durante o exame físico, o médico provavelmente verificará suas pernas para procurar evidências de um coágulo venoso profundo-uma área que está inchada, sensível, vermelha e quente. Ele também ouvirá seu coração e pulmões e tomará sua pressão arterial, e provavelmente pedirá um ou mais testes.