Poner fin a EBMD
 La distrofia epitelial de membrana basal (EBMD), también conocida como distrofia epitelial microcística de Cogans o distrofia de huellas dactilares map-dot, es una de las afecciones del segmento anterior más comunes que un médico de atención ocular observará en la práctica clínica. Los pacientes con EBMD a menudo se presentan con erosión corneal recurrente crónica grave (ECR), deslumbramiento y fotofobia; sin embargo, algunos pacientes con EBMD pueden parecer completamente asintomáticos.
La distrofia epitelial de membrana basal (EBMD), también conocida como distrofia epitelial microcística de Cogans o distrofia de huellas dactilares map-dot, es una de las afecciones del segmento anterior más comunes que un médico de atención ocular observará en la práctica clínica. Los pacientes con EBMD a menudo se presentan con erosión corneal recurrente crónica grave (ECR), deslumbramiento y fotofobia; sin embargo, algunos pacientes con EBMD pueden parecer completamente asintomáticos.
La DMEB afecta a casi el 42% de las personas en todos los grupos de edad, y hasta el 76% de las personas en todo el mundo que tienen más de 50 años de edad.1 Hasta el 33% de los pacientes con DMEB experimentan RCE grave durante su vida.2,3 En un esfuerzo por proporcionar información sobre cómo manejar de manera efectiva esta enfermedad, revisaremos las causas, los síntomas y las opciones de tratamiento de la EBMD.
EBMD
Los signos clínicos de distrofia de la membrana basal epitelial suelen incluir una presentación bilateral de microquistes epiteliales y defectos superficiales giratorios, como crestas corneales y opacidades.
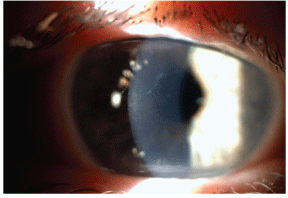
Este paciente con distrofia de membrana basal epitelial (DMEB) muestra líneas de mapa. Los mapas son áreas claramente demarcadas con centros brumosos y blancos.
La EBMD no se considera una afección hereditaria, pero hay varios informes de familias que demuestran un patrón hereditario autosómico dominante. En un estudio, los investigadores pudieron identificar dos mutaciones puntuales diferentes en los genes asociados con otras distrofias corneales.4
EBMD se asocia con una membrana basal defectuosa, que está engrosada, multilaminar o redundante, y mal dirigida hacia el epitelio. Las células epiteliales basales fabrican redundancias no convencionales o proyecciones en forma de dedos que sobresalen de una membrana basal anormalmente engrosada.5
Diagnóstico
a Veces, un diagnóstico de EBMD puede ser hecho con una adecuada historia del paciente. El ojo seco es un síntoma común de EBMD, y los pacientes pueden reportar visión fluctuante, arenosidad o fotofobia. En los casos asociados con ECR, los pacientes pueden experimentar un dolor agudo al despertar.
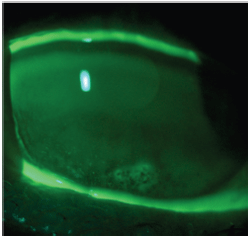
Erosión corneal recurrente en un paciente con DMEB.
En otros casos, el diagnóstico se puede hacer con queratometría, ya que las ciénagas parecerán irregulares. Además, un examen con lámpara de hendidura puede revelar la presencia de microquistes, que son células epiteliales atrapadas en restos intercelulares en la formación de membrana basal redundante. Estos microquistes se pueden observar mejor con tinción de fluoresceína, y a menudo aparecen como áreas de tinción inversa o negativa. Además, el diagnóstico por imágenes de la córnea es valioso para el diagnóstico de EBMD. Un examen con lámpara de hendidura debe revelar las proyecciones de identificación clásicas y las formaciones redundantes de membrana basal.
Un hallazgo interesante: Casi el 90% de los casos de ECR, especialmente los asociados con la DMBE, ocurren en el tercio inferior de la córnea.3,6 Por lo tanto, examine cuidadosamente la región inferior de la córnea en busca de descomposición y tinción en pacientes con DMEB.
Tratamiento
En casos ligeramente asintomáticos, se puede garantizar la lubricación con desgarros artificiales y/o tapones elásticos para evitar la irritación. En casos moderados, se recomienda una gota o pomada hipertónica. Una nueva opción de tratamiento es FreshKote (Focus Laboratories), que parece ser eficaz para pacientes con DMEB con o sin ECR asociada. Las gotas de FreshKote están disponibles solo con receta médica. Las gotas funcionan sobre una base de presión oncótica, que es similar a las gotas hipertónicas, sin agregar más hipertonía al instilar. Un ungüento de sodio aplicado por la noche, como Muro 128 5% (Bausch & Lomb), también puede beneficiar a estos pacientes.
En los casos más avanzados de RCE asociados con EBMD, se deben considerar esteroides, como loteprednol, ciclosporina o doxiciclina oral en dosis bajas, como Alodox (20 mg de hiclato de doxiciclina, OCuSOFT).7 Investigaciones previas han demostrado que los corticosteroides y la doxiciclina oral son tratamientos muy efectivos para la ECR.8 El mecanismo de acción se produce a través de la supresión de la matriz enzimática metaloproteinasa-9 (MMP-9), que es ampliamente responsable de catalizar la erosión corneal.
Los pacientes tratados con una combinación de estos medicamentos demostraron una resolución rápida y no experimentaron recurrencias de erosión corneal.8 Si la ECR en pacientes con DMEB es resistente a la terapia tópica u oral, se recomienda la cirugía, como la queratectomía superficial o la queratectomía fototerapéutica (PTK).9 Se encontró que tanto el pulido de rebabas de diamante de la capa de Bowman como el PTK eran tratamientos muy efectivos, particularmente para pacientes con DMEB que experimentan ECR recalcitrante.10
En un estudio de pacientes con erosión corneal recurrente recalcitrante crónica, el 86% experimentó una resolución exitosa con queratectomía fototrapéutica después de 12 meses.11 La investigación ha demostrado que los pacientes con DMEB no deben ser considerados candidatos para LASIK. En su lugar, los pacientes con DMEB deben someterse a PRK o LASEK.12
Los pacientes con DMEEB, o incluso DMEEB subclínica, pueden experimentar desprendimiento epitelial corneal grave y múltiples complicaciones durante un procedimiento LASIK.13 En uno de estos estudios, el 100% de los pacientes con desprendimiento epitelial fueron diagnosticados con DMBE antes o después de la cirugía LASIK. Las complicaciones relacionadas incluyeron una alta prevalencia de crecimiento interno epitelial (73%), queratitis lamelar difusa (55%), microfolios de colgajos (18%) y fusión de colgajos (36%).14
La distrofia de membrana basal epitelial es una de las afecciones más comunes diagnosticadas por profesionales de la atención ocular. Ahora tenemos una mejor comprensión de las causas y los síntomas de la EBMD.
Lo más importante es que una nueva investigación está descubriendo métodos de diagnóstico modernos y opciones de tratamiento para ayudar a nuestros pacientes a combatir una afección grave que puede progresar rápidamente y causar complicaciones oculares graves.
Dr. Karpecki es consultor de Allergan, Bausch & Lomb y OCuSOFT. No tiene ningún interés financiero en ninguno de los productos mencionados.
1. Werblin TP, Hirst LW, Stark WJ, et al. Prevalencia de cambios mapa-punto-huella dactilar en la córnea. Br J Ophthalmol 1981 Jun;65 (6): 401-9.
2. Ghosh M, McCulloch C. Erosión corneal recurrente, distrofia epitelial microquística, configuraciones de mapas y líneas de huellas dactilares en la córnea. Can J Ophthalmol 1986 Oct; 21 (6): 246-52.
3. Reidy JJ, Paulus MP, Gona S. Erosiones recurrentes de la córnea: epidemiología y tratamiento. Cornea 2000 Nov; 19 (6): 767-71.
4. Boutboul S, Black GC, Moore JE, et al. Un subgrupo de pacientes con distrofia corneal de membrana basal epitelial tienen mutaciones en TGFBI/BIGH3. Hum Mutat 2006 Jun;27 (6): 533-7.
5. Labb A, Nicola RD, Dupas B, et al. Distrofia de membrana basal epitelial: evaluación con el Módulo de Córnea de Rostock HRT II. Ophthalmology 2006 Aug; 113 (8): 1301-8.
6. Hykin PG, Foss AE, Pavesio C, Dart JK. The natural history and management of recurrent corneal erosion: a prospective randomized trial (en inglés). Eye 1994; 8 (Pt 1): 35-40.
7. Sobrin L, Liu Z, Monroy DC, et al. Regulación de la actividad de MMP-9 en líquido lagrimal humano y sobrenadante de cultivo epitelial corneal. Invest Ophthalmol Vis Sci 2000 Jun;41: 1703-9.
8. Dursun D, Kim MC, Solomon A, et al. Tratamiento de erosiones corneales recurrentes recalcitrantes con inhibidores de la metaloproteinasa-9 de matriz, doxiciclina y corticosteroides. Am J Ophthalmol 2001 Jul;132(1):8-13.
9. Itty S, Hamilton SS, Baratz KH, et al. Resultados del desbridamiento epitelial para distrofia de la membrana basal anterior. Am J Ophthalmol 2007 Aug;144 (2): 288-9.
10. Sridhar MS, Rapuano CJ, Coser CB, et al. Pulido PTK versus rebabas de diamante de la membrana de Bowmans en el tratamiento de erosiones corneales recurrentes asociadas con distrofia de la membrana basal anterior. Ophthalmology 2002 Apr; 109 (4): 674-9.
11. Cavanaugh TB, Lind DM, Cutarelli PE, et al. Phototherapeutic keratectomy for recurrent erosion syndrome in anterior basement membrane dystrophy. Ophthalmology 1999 May;106(5):971-6.
12. Dastjerdi MH, Soong HK. LASEK (laser subepithelial keratomileusis). Curr Opin Ophthalmol 2002 Aug;13(4):261-3.
13. Rezende RA, Uchoa UC, Cohen EJ, et al. Complications associated with anterior basement membrane dystrophy after LASIK. J Cataract Refract Surg 2004 Nov;30(11):2328-31.
14. Perez-Sntonaja JJ, Galal A, Cardona C, et al. Desprendimiento grave del epitelio corneal durante el LASIK como signo de presentación de distrofia de membrana basal epitelial silenciosa. J Cataract Refract Surg 2005 Oct; 31 (10) 1932-7.