zamknięty uraz głowy
zamknięte urazy głowy są klasyfikowane jako pierwotne lub wtórne. Uraz pierwotny wynika z początkowej zniewagi anatomicznej i fizjologicznej, która zwykle jest bezpośrednim urazem głowy, niezależnie od przyczyny. Wtórny uraz wynika z niedociśnienia, niedotlenienia, kwasicy, obrzęku lub innych kolejnych czynników, które mogą wtórnie uszkodzić tkankę mózgową (patrz wtórne urazy). Uważa się, że wolne rodniki przyczyniają się do tych wtórnych obrażeń, zwłaszcza podczas niedokrwienia.
urazy pierwotne
uraz pierwotny zwykle powoduje zmiany strukturalne, takie jak krwiak zewnątrzoponowy, krwiak podtwardówkowy, krwotok podpajęczynówkowy, krwotok dokomorowy lub stłuczenie mózgu.
wstrząs mózgu
wstrząs mózgu jest zdefiniowany jako zmieniony stan psychiczny, który może lub nie musi obejmować utratę przytomności, która występuje w wyniku urazu głowy. Wstrząs mózgu jest również znany jako łagodne urazowe uszkodzenie mózgu (MTBI). Skala klasyfikacji Amerykańskiej Akademii Neurologii jest szeroko stosowana do kategoryzacji stopnia wstrząsów mózgu.
Tabela 1. Amerykańska Akademia Neurologii skala oceny wstrząsów mózgu (Otwórz tabelę w nowym oknie)
|
Stopień 1 |
stopień 2 |
Stopień 3 |
|
przemijające splątanie |
przemijające splątanie |
|
|
brak utraty przytomności |
brak utraty przytomności |
krótka lub długotrwała utrata przytomności |
|
objawy wstrząsu mózgu lub zmiana stanu psychicznego ustępuje w ciągu 15 min lub mniej |
objawy wstrząsu mózgu lub zmiany stanu psychicznego ustępują po ponad 15 minutach |
kontuzje związane ze sportem są częste, z 300 000 przypadków rocznie. Piłkarze i bokserzy są szczególnie narażeni na powtarzające się wstrząsy, co prowadzi do stanu znanego obecnie jako zespół przewlekłej encefalopatii pourazowej. Powtarzające się wstrząsy mogą prowadzić do przewlekłych subklinicznych dysfunkcji motorycznych związanych z wewnątrzkorowymi zaburzeniami układu hamującego. Parkinsoński spadek poznawczy spowodowany degeneracją prążkowo-krzyżową jest obecnie dobrze znaną konsekwencją powtarzających się wstrząsów mózgu; skumulowane rozproszone efekty urazów aksonalnych w śródmózgowiu są spowodowane zwiększoną podatnością na siły ścinające w tym regionie. Zwiększenie siły szyi gracza może być skutecznym sposobem na zminimalizowanie ryzyka przyszłych wstrząsów mózgu, jak wskazują badania z manekinami Hybrid III.
stłuczenie mózgu
stłuczenia mózgu są powszechnie widoczne w płacie czołowym i skroniowym. Mogą towarzyszyć złamaniu czaszki, tzw. stłuczeniu złamania. Najbardziej niepokojącą cechą tych stłuczeń jest ich tendencja do rozszerzania się. Zwykle występuje od 24 godzin do nawet 7-10 dni po początkowym urazie. Z tego powodu stłuczenia mózgu są często wykonywane powtórnym tomograficznym badaniem głowy w ciągu 24 godzin po urazie.
urazy (stłuczenia) są spowodowane bezpośrednim przekazaniem energii uderzenia przez czaszkę do leżącego pod nią mózgu i występują bezpośrednio poniżej miejsca urazu. Kontrastowe urazy są spowodowane przez ścinanie obrotowe i inne siły pośrednie, które występują przeciwstawnie do urazu pierwotnego. Siła rotacyjna powoduje, że podstawowe kory czołowe i skroniowe uderzają lub zamiatają przez sztywne aspekty czaszki, skrzydło klinowe i drobne grzbiety. Opóźnione powiększenie urazowych stłuczeń wewnątrzporodowych i krwiaków jest najczęstszą przyczyną pogorszenia stanu klinicznego i śmierci. Jednak progresja stłuczenia jest bardzo zmienna i chociaż większość pozostaje niezmieniona przez kilka dni, niektóre powiększają się, niektóre dość szybko.
w retrospektywnym badaniu stwierdzono dobrze znane czynniki prognostyczne przewidujące powiększenie stłuczenia. Najsilniejszym czynnikiem prognostycznym jest obecność urazowego krwotoku podpajęczynówkowego. Wielkość krwotoku śródrocznego oznacza, że duże zmiany są prawdopodobnie w aktywnej fazie progresji w czasie pierwszego tomografii komputerowej. Równoczesna obecność krwiaka podtwardówkowego była również prognostyczna. Cechy kliniczne, takie jak początkowy wynik Glasgow Coma Score (GCS; patrz Kalkulator skali Glasgow Coma Scale calculator) i ciśnienie wewnątrzczaszkowe (ICP), nie były prognostyczne progresji. Idealny czas na ponowne skanowanie jest niejasny, chociaż większość wzrostu wydaje się występować w ciągu pierwszych 24 godzin od urazu.
krwiak zewnątrzoponowy
częstość występowania krwiaków zewnątrzoponowych stanowi 1% wszystkich przypadków urazów głowy, jak przedstawiono na poniższym obrazku. Krwiaki zewnątrzoponowe najczęściej (85%) wynikają z krwawienia w środkowej tętnicy oponowej. Krwiaki zewnątrzoponowe mogą jednak występować w miejscach innych niż w obrębie środkowej tętnicy oponowej. Takie krwiaki mogą rozwinąć się w wyniku krwawienia z naczyń diploicznych uszkodzonych przez nałożenie pęknięć czaszki. Krwiaki zewnątrzoponowe są często związane z „jasnym odstępem”, okresem świadomości między Stanami nieświadomości. Przypuszcza się, że okres lucent kończy się, gdy krwiak rozszerza się do punktu, w którym pnie mózgu są zagrożone.
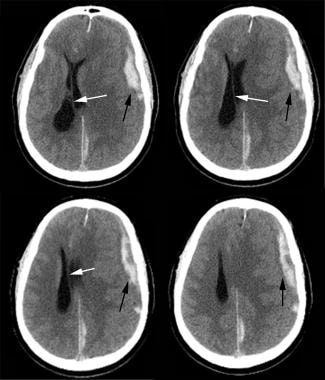 tomografia komputerowa lewego czołowego ostrego krwiaka zewnątrzoponowego (czarna strzałka) z przesunięciem linii środkowej (biała strzałka). Zauważ lewy tylny falx krwiak podtwardówkowy i lewe stłuczenie kory przednio-ciemieniowej.
tomografia komputerowa lewego czołowego ostrego krwiaka zewnątrzoponowego (czarna strzałka) z przesunięciem linii środkowej (biała strzałka). Zauważ lewy tylny falx krwiak podtwardówkowy i lewe stłuczenie kory przednio-ciemieniowej. krwiak podtwardówkowy
najczęstszą chirurgiczną zmianą wewnątrzczaszkową jest krwiak podtwardówkowy. Występują one u około 20-40% pacjentów z ciężkimi urazami, jak przedstawiono na poniższym obrazku. Naczynie powierzchniowe lub mostkowe (żylne) może zostać rozerwane, ponieważ miąższ mózgu porusza się podczas gwałtownego ruchu głowy. Powstałe krwawienie powoduje powstanie krwiaka w potencjalnej przestrzeni między twardówką a pajęczynówką. W przypadku tego typu urazów mniej prawdopodobne jest wystąpienie przedziału przytomności niż w przypadku krwiaków zewnątrzoponowych. Krwiaki podtwardówkowe mogą być wynikiem pęknięcia tętnic, jak również; te krwiaki mają szczególną lokalizację w obszarze skroniowo-ciemieniowym i różnią się w formie od tych spowodowanych przez pęknięcie żyły mostkowej, które zazwyczaj pękają w obszarze parasagittal frontoparietal. Grubość krwiaka i przesunięcie linii środkowej mózgu są często analizowane; gdy przesunięcie linii środkowej przekracza grubość krwiaka (dodatni współczynnik przemieszczenia), stwierdzono gorsze rokowanie.
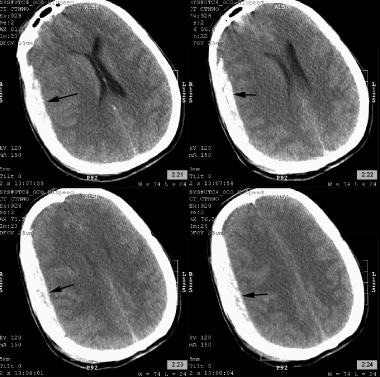 tomografia komputerowa ostrego krwiaka podtwardówkowego lewego przednio-ciemieniowego (czarna strzałka). Zwróć uwagę na umiarkowaną ilość przesunięcia linii środkowej.
tomografia komputerowa ostrego krwiaka podtwardówkowego lewego przednio-ciemieniowego (czarna strzałka). Zwróć uwagę na umiarkowaną ilość przesunięcia linii środkowej. krwotok dokomorowy
krwotok dokomorowy to kolejna zmiana wewnątrzmózgowa, która często towarzyszy innym krwotokom wewnątrzczaszkowym, jak pokazano na poniższym obrazku. Krew dokomorowa jest wskaźnikiem cięższego urazu głowy. Krew dokomorowa predysponuje również pacjenta do wodogłowia pourazowego i nadciśnienia wewnątrzczaszkowego, co może uzasadniać umieszczenie cewnika dokomorowego (jeśli konieczne jest drenaż) lub przetoki Komorowo-otrzewnowej do przewlekłego wodogłowia.
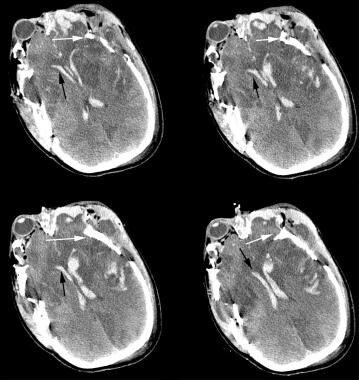 tomografia komputerowa obustronnego ostrego krwotoku wewnątrzkomorowego (czarna strzałka). Zwróć uwagę na rozdrobnione złamania czaszki, które obejmują obustronne kości czołowe, skroniowe i ciemieniowe (biała strzałka). Zwróć uwagę na zmiany niedokrwienne w obu płatach czołowych, krwotoki podpajęczynówkowe w szczelinie wewnątrzczołowej I lewym płacie czołowym oraz liczne krwotoki wewnątrzparczeszowe w obu biegunach czołowych.
tomografia komputerowa obustronnego ostrego krwotoku wewnątrzkomorowego (czarna strzałka). Zwróć uwagę na rozdrobnione złamania czaszki, które obejmują obustronne kości czołowe, skroniowe i ciemieniowe (biała strzałka). Zwróć uwagę na zmiany niedokrwienne w obu płatach czołowych, krwotoki podpajęczynówkowe w szczelinie wewnątrzczołowej I lewym płacie czołowym oraz liczne krwotoki wewnątrzparczeszowe w obu biegunach czołowych. rozproszone uszkodzenie aksonalne
pomimo braku zmian wewnątrzczaszkowych lub niedotlenienia w wywiadzie, niektórzy pacjenci pozostają nieprzytomni po TBI. Badania MRI mózgu wykazały wyraźną korelację między zmianami istot białych a upośledzeniem świadomości po urazie. Im głębsze uszkodzenie istoty białej, tym głębsze i uporczywe upośledzenie świadomości.
zwykle przyczyną uporczywego upośledzenia świadomości jest stan określany jako rozproszone uszkodzenie aksonalne, jak przedstawiono na poniższym obrazku. Około 30-40% osób, które umierają z powodu TBI, ujawnia pośmiertne dowody DAI i niedokrwienia. Ten rodzaj urazu zwykle wynika z traumatycznego obrotu głowy, z siłami mechanicznymi, które działają na długie aksony, prowadząc do aksonalnej niewydolności strukturalnej. DAI jest spowodowany urazem przyspieszenia, a nie samym urazem dotykowym. Mózg jest stosunkowo niezrozumiały i nie toleruje dobrze rozciągania ani ścinania szczepów. Powolne stosowanie szczepu jest lepiej tolerowane niż szybkie szczep. Mózg jest najbardziej podatny na rotację boczną i najlepiej toleruje ruchy strzałkowe.
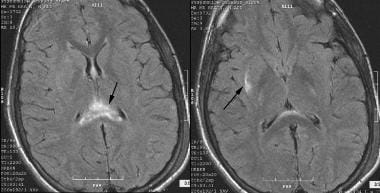 MRI mózgu, który pokazuje rozproszone uszkodzenie aksonu (DAI) i sygnał hiperintensywny w ciele modzelowatym (splenium), przegrodzie pellucidum i prawej zewnętrznej kapsułki.
MRI mózgu, który pokazuje rozproszone uszkodzenie aksonu (DAI) i sygnał hiperintensywny w ciele modzelowatym (splenium), przegrodzie pellucidum i prawej zewnętrznej kapsułki. ostatnie badania sugerują, że wielkość przyspieszenia obrotowego potrzebnego do wytworzenia DAI wymaga uderzenia głową w obiekt lub powierzchnię. Czynniki te zwiększają również prawdopodobieństwo, że DAI będą towarzyszyć inne zmiany wewnątrzczaszkowe. Te siły mechaniczne fizycznie dzielą te aksony na bliższe i dalsze segmenty. Jeśli zaangażowana jest wystarczająca liczba aksonów, mogą wystąpić Głębokie deficyty neurologiczne i utrata przytomności.
te same siły mogą działać na krążenie mózgowe, powodując przerwanie naczyń krwionośnych i różne formy krwotoków mikro–śródmózgowych i krwotoków makro–śródmózgowych, w tym krwotoków Duret, które są zwykle śmiertelne, gdy występują w pniu mózgu. Krwotoki Duret w śródmózgowiu i pons to małe punkcikowe krwotoki, które często są spowodowane rozciąganiem tętnic podczas pierwotnego urazu, jak pokazano na poniższym obrazku. Mogą one również powodować podczas przepukliny transtentorialnej jako wtórnego urazu, gdy perforatory tętnicze są ściśnięte lub rozciągnięte.
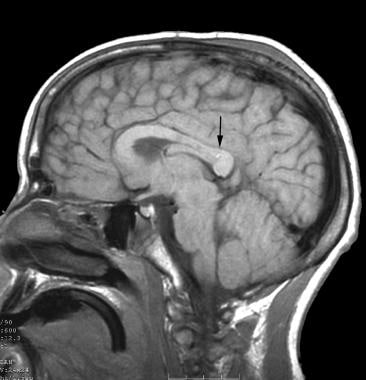 MRI mózgu (widok strzałkowy), który pokazuje krwotok Duret w splenium ciała modzelowatego.
MRI mózgu (widok strzałkowy), który pokazuje krwotok Duret w splenium ciała modzelowatego. ostatnie badania wskazują, że DAI i młodszy wiek mogą przyczyniać się do zwiększonego ryzyka rozwoju dysautonomii.
obrażenia wtórne
obrażenia wtórne mogą przybierać różne formy i można je podsumować w następujący sposób:
-
Secondary wewnątrzczaszkowe insults to the brain
-
Hemorrhage
-
Niedokrwienie
-
Obrzęk
-
Wzrost ciśnienia śródczaszkowego (ICP)
-
Vasospasm
-
Infekcja,
-
Epilepsy
-
Hydrocephalus
-
-
Secondary systemic insults to the brain
-
Hypoxia
-
Hypercapnia
-
Hyperglycemia
-
Hypotension
-
Surowe hypocapnia
-
Fever
-
Niedokrwistość
-
hiponatremia
-
głównym celem leczenia ostrego zamkniętego urazu głowy jest zapobieganie wtórnym urazom i zachowanie funkcji neurologicznych, które nie są uszkodzone przez pierwotny uraz.
pourazowy skurcz naczyń może być przyczyną uszkodzenia niedokrwiennego po ciężkim urazowym urazie mózgu, przy czym stłuczenia miąższowe i gorączka są czynnikami ryzyka. Rozproszone uszkodzenia mechaniczne i aktywacja szlaków zapalnych mogą być wtórnymi mechanizmami tego skurczu naczyń. Pacjenci z stłuczeniami miąższu i gorączką mogą skorzystać z dodatkowego badania przesiewowego.
niedokrwienie mózgu
niedokrwienie mózgu jest niewystarczającym dopływem tlenu do mózgu w wyniku niedotlenienia lub hipoperfuzji. Nieuszkodzony mózg lepiej toleruje niski poziom PaO2 niż ciężko ranny mózg. Uszkodzone tkanki mózgowe są bardzo wrażliwe na nawet umiarkowane niedotlenienie (90 mm Hg). Gordon i Ponten zaproponowali 2 wyjaśnienia tego zjawiska: (1) zasadowica oddechowa może przesunąć krzywą tlen-hemoglobina w lewo, zwiększając w ten sposób powinowactwo hemoglobiny do tlenu i zmniejszając łatwość uwalniania tlenu, oraz (2) nierówny mózgowy przepływ krwi (CBF) może wynikać z ogniskowego skurczu naczyń z utratą ogniskowej autoregulacji w obszarze uszkodzonej tkanki mózgowej. Wykazano, że u około jednej trzeciej pacjentów z ciężkimi urazami głowy występuje niedokrwienny poziom CBF.
CBF jest zwykle utrzymywany na stałym poziomie w zakresie (około 50-150 mm Hg) ciśnienia perfuzji mózgowej, jak pokazano na poniższym obrazku. Jest to możliwe dzięki korekcie napięcia naczyniowego znanej jako autoregulacja (linia ciągła). U pacjentów z urazem mózgu ta autoregulacja może działać nieprawidłowo, a CBF może zależeć od CPP (przerywanych linii). Autoregulacja jest nieobecna, zmniejszona lub opóźniona u 50% pacjentów z ciężkimi urazami głowy. Najniższe wartości CBF występują w ciągu pierwszych 6-12 godzin po urazie. Ogólny wynik leczenia pacjentów, u których występuje niedokrwienie, jest znacznie gorszy niż u pacjentów początkowo nieschemicznych. Uważa się, że początkowe niedokrwienie powoduje trwałe nieodwracalne uszkodzenie, nawet jeśli CBF zostanie ostatecznie zoptymalizowany. Zastosowanie tomografii Ksenonowej do pomiaru CBF jest obecnie częścią arsenarium do diagnozowania i leczenia nieprawidłowości w CBF.
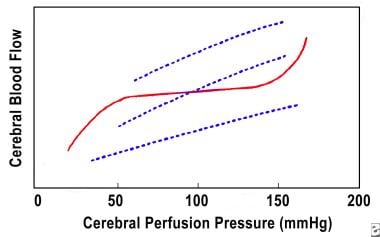 mózgowy przepływ krwi / mózgowy wykres ciśnienia perfuzji.
mózgowy przepływ krwi / mózgowy wykres ciśnienia perfuzji. obrzęk mózgu
obrzęk mózgu jest inną formą wtórnego urazu, który może prowadzić do podwyższonego ICP i często skutkuje zwiększoną śmiertelnością. Obrzęk mózgu dzieli się na 2 główne typy: obrzęk naczyniowo-komórkowy (lub cytotoksyczny).
obrzęk naczyniowy występuje, gdy naruszenie bariery krew-mózg pozwala wodzie i rozpuszczonym dyfundować do mózgu. Większość tego płynu gromadzi się w istocie białej i może być obserwowana na tomografii komputerowej głowy jako hipodensyjna substancja biała (na obrazach ważonych T1) lub jako jasny obszar sygnałowy w MRI ważonym T2. Mechanizm obrzęku komórkowego (cytotoksycznego) jest mniej wyraźny. Teorie obejmują zwiększony wychwyt zewnątrzkomórkowego potasu przez uszkodzone komórki mózgowe lub transport HCO3 – I H+ dla Cl – i Na+ przez uszkodzoną tkankę mózgową jako mechanizm zniewagi.
w jednym badaniu obrazowanie MR ważone dyfuzją wykorzystano do oceny pozornego współczynnika dyfuzji (ADC) u 44 pacjentów z TBI (GCS < 8) i u 8 zdrowych ochotników. Wyższe wartości ADC były związane z obrzękiem naczyń krwionośnych, a niższe wartości ADC były związane z głównie komórkową postacią obrzęku. Obliczono regionalne pomiary ADC u pacjentów z ogniskowymi i rozproszonymi urazami. Ostateczny wniosek był taki, że obrzęk mózgu obserwowany u pacjentów z TBI wydaje się być głównie komórkowy, o czym świadczą niskie wartości ADC w tkance mózgowej z dużą zawartością wody.