longembolie
overzicht
longembolie is een verstopping in een van de longslagaders. In de meeste gevallen wordt longembolie veroorzaakt door bloedstolsels die naar de longen gaan vanuit diepe aderen in de benen of, zelden, vanuit aderen in andere delen van het lichaam (diepe veneuze trombose).Omdat stolsels de bloedtoevoer naar de longen blokkeren, kan longembolie fataal zijn. Een snelle behandeling vermindert echter het risico op overlijden aanzienlijk. Het nemen van maatregelen om bloedstolsels in uw benen te voorkomen zal helpen beschermen tegen longembolie.
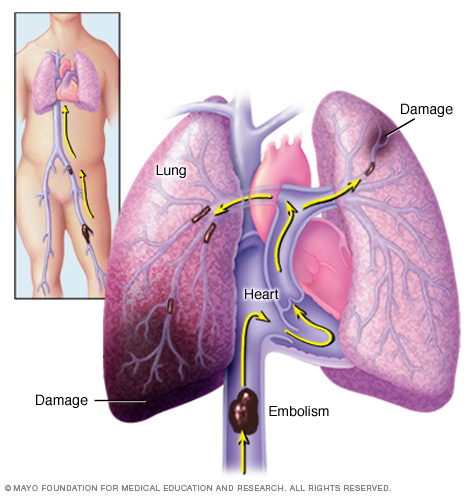
longembolie treedt op wanneer een bloedstolsel lodges in een longslagader en blokkeert bloedtoevoer naar een deel van de long. Bloedstolsels beginnen meestal in de benen en stijgen naar de rechterkant van het hart en dan lodge in de longen.
symptomen
longembolie symptomen kunnen sterk variëren, afhankelijk van de hoeveelheid betrokken long, de grootte van de stolsels, en of u een onderliggende long-of hartziekte heeft.
de volgende symptomen komen vaak voor:
- kortademigheid. Dit symptoom komt meestal plotseling en wordt altijd erger met inspanning.
- pijn op de borst. Misschien heb je het gevoel dat je een hartaanval hebt. De pijn is meestal acuut en wordt gevoeld wanneer u diep ademhaalt, waardoor u dit meestal niet kunt doen. Het kan ook worden gevoeld wanneer u hoest, bukken of hurken.
- hoesten. Hoesten kan bloederig of draderig sputum produceren.
andere tekenen en symptomen die kunnen optreden bij longembolie zijn::
- snelle of onregelmatige hartslag
- flauwvallen of duizeligheid
- overmatig zweten
- koorts
- pijn in de benen of zwelling, meestal in de kuit, als gevolg van diepe veneuze trombose
- klamme of verkleurde huid (cyanose)
wanneer naar een arts moet
longembolie kan fataal zijn. Zoek dringende medische hulp als u onverklaarbare kortademigheid, pijn op de borst, of een hoest die bloederig sputum produceert ervaart.
veroorzaakt
longembolie treedt op wanneer een groep materiaal, vaak een bloedstolsel, in een slagader in de longen past. Deze bloedstolsels komen meestal uit de diepe aderen van de benen, een aandoening die bekend staat als diepe veneuze trombose.
in veel gevallen zijn meerdere stolsels betrokken bij longembolie. De delen van de longen die zich voeden van elke geblokkeerde slagader worden ontdaan van bloed en kunnen sterven. Dit wordt een longinfarct genoemd. Dit maakt het moeilijker voor de longen om zuurstof te leveren aan de rest van het lichaam.
soms worden blokkades in bloedvaten veroorzaakt door andere stoffen dan bloedstolsels, zoals:
- Beenmergvet van een lang gebroken bot
- deel van een tumor
- luchtbellen
risicofactoren
hoewel iedereen bloedstolsels en daaropvolgende longembolie kan ontwikkelen, kunnen bepaalde factoren uw risico verhogen.
medische aandoeningen en behandelingen
u hebt een verhoogd risico als u of een familielid in het verleden veneuze bloedstolsels of longembolie heeft gehad.
bovendien brengen sommige medische aandoeningen en behandelingen u in gevaar, zoals:
- hartaandoeningen. Hart-en vaatziekten, in het bijzonder hartfalen, maken bloedstolsels waarschijnlijker.
- kanker. Bepaalde vormen van kanker (met name die van de hersenen, eierstok, alvleesklier, colon, maag, long, en nier, en degenen die hebben uitgezaaid) kan het risico van bloedstolsels verhogen, en chemotherapie verder verhoogt het risico. Vrouwen met een persoonlijke of familiegeschiedenis van borstkanker die tamoxifen of raloxifene nemen zijn ook op verhoogd risico voor bloedstolsels.
- operatie. Chirurgie is een van de belangrijkste oorzaken van bloedstolselproblemen. Om deze reden kunnen medicijnen om stolsels te voorkomen worden gegeven voor en na een grote operatie, zoals gewrichtsvervanging.
- aandoeningen die de stolling beïnvloeden. Sommige erfelijke aandoeningen beïnvloeden het bloed, waardoor het meer kans om te stollen. Andere medische aandoeningen, zoals nierziekte, kunnen ook het risico op bloedstolsels verhogen.
- coronavirus ziekte 2019 (COVID-19). Mensen met ernstige symptomen van COVID-19 hebben een verhoogd risico op longembolie.
langdurige immobiliteit
bloedstolsels ontstaan vaker tijdens perioden van inactiviteit, zoals:
- bedrust. Na een operatie, een hartaanval, een gebroken been, trauma of een ernstige ziekte bent u kwetsbaarder voor bloedstolsels. Wanneer de onderste ledematen zich lange tijd in een horizontale positie bevinden, vertraagt de bloedstroom in de aderen en kan het bloed zich in de benen opbouwen, wat soms resulteert in bloedstolsels.
- lange reizen. Zittend in een strakke positie tijdens lange vliegtuig-of autoritten vertraagt de bloedstroom in de benen, wat bijdraagt aan bloedstolsels.
andere risicofactoren
- roken. Om redenen die niet goed worden begrepen, maakt het gebruik van tabak sommige mensen vatbaar voor bloedstolsels, vooral in combinatie met andere risicofactoren.
- overgewicht. Overgewicht verhoogt het risico op bloedstolsels, vooral bij mensen met andere risicofactoren.
- oestrogeensupplement. Oestrogeen uit anticonceptiepillen en hormoonvervangingstherapie kan bloedstollingsfactoren verhogen, vooral als u rookt of overgewicht heeft.
- zwangerschap. Het gewicht van de baby die op de aderen in het bekken drukt, kan de terugkeer van bloed uit de benen vertragen. Stolsels zijn meer kans om zich te vormen wanneer bloed vertraagt of opbouwt.
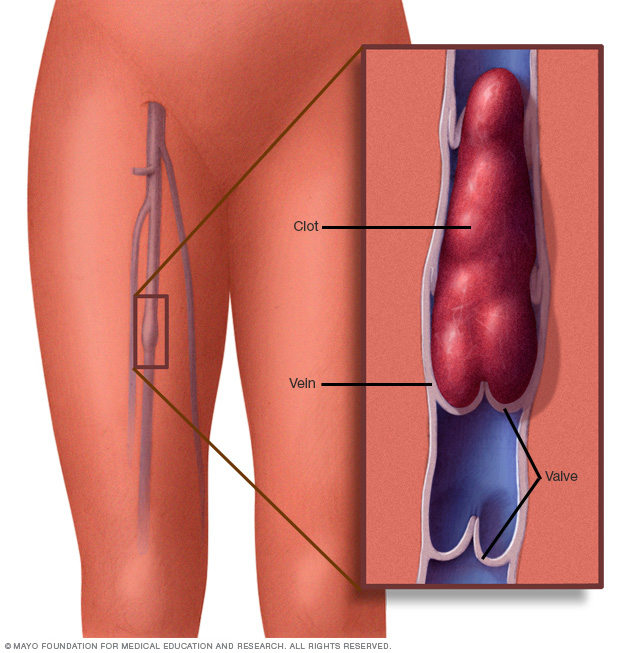
een bloedstolsel in een ader van het been kan zwelling, pijn, warmte en gevoeligheid in het getroffen gebied veroorzaken.
complicaties
longembolie kunnen fataal zijn. Ongeveer een derde van de mensen met niet-gediagnosticeerde en onbehandelde longembolie overleven niet. Nochtans, wanneer de voorwaarde onmiddellijk wordt gediagnosticeerd en behandeld, neemt dat aantal dramatisch af.Longembolie kan ook leiden tot pulmonale hypertensie, een aandoening waarbij de bloeddruk in de longen en aan de rechterkant van het hart te hoog is. Wanneer er verstoppingen zijn in de slagaders in de longen, moet het hart harder werken om bloed door die bloedvaten te duwen, wat de bloeddruk verhoogt en uiteindelijk het hart verzwakt.
in zeldzame gevallen treden vaak kleine embolieën op die zich in de loop van de tijd ontwikkelen en resulteren in chronische pulmonale hypertensie, ook bekend als chronische trombo-embolische pulmonale hypertensie.
preventie
preventie van stolsels in de diepe aderen van de benen (diepe veneuze trombose) zal longembolie helpen voorkomen. Om deze reden zijn de meeste ziekenhuizen standvastig in het nemen van maatregelen om bloedstolsels te voorkomen, waaronder:
- anticoagulantia. Deze geneesmiddelen worden meestal gegeven aan mensen die risico lopen op stolsels voor en na de operatie, evenals aan mensen die in het ziekenhuis zijn opgenomen met medische aandoeningen, zoals een hartaanval, beroerte of kankercomplicaties.
- steunkousen. Compressiekousen spannen de benen voortdurend aan, waardoor de aderen en beenspieren het bloed efficiënter kunnen bewegen. Ze bieden een veilige, eenvoudige en economische manier om te voorkomen dat bloed stagneert tijdens en na de algemene chirurgie.
- hoogte van de benen. Het verhogen van je benen indien mogelijk en tijdens de nacht kan ook zeer effectief zijn. Til de onderkant van uw bed 4 tot 6 inches (10 tot 15 cm) met blokken of boeken.
- fysieke activiteit. Zo snel mogelijk na de operatie bewegen kan longembolie helpen voorkomen en het algehele herstel versnellen. Dit is een van de belangrijkste redenen waarom de verpleegkundige u zou kunnen duwen om op te staan, zelfs op de dag van de operatie, en lopen ondanks de pijn op de chirurgische incisie plaats.
- pneumatische compressie. Deze behandeling maakt gebruik van manchetten op dij-of kuitniveau die automatisch worden opgeblazen met lucht en om de paar minuten leeglopen om de beenaderen te masseren en aan te halen en de bloedstroom te verbeteren.
Reispreventie
het risico op vorming van bloedstolsels tijdens het reizen is laag, maar neemt toe naarmate het reizen over lange afstand toeneemt. Als u risicofactoren heeft voor bloedstolsels en zich zorgen maakt over reizen, neem dan contact op met uw arts.
uw arts kan het volgende voorstellen om de vorming van bloedstolsels tijdens uw reis te voorkomen:
- Drink veel vocht. Water is de beste vloeistof om uitdroging te voorkomen, wat kan bijdragen aan de ontwikkeling van bloedstolsels. Vermijd alcohol omdat het bijdraagt aan vochtverlies.
- Sta op. Hij loopt elk uur door de cabine van het vliegtuig. Als u met de auto reist, moet u regelmatig stoppen zodat u kunt lopen. Buig je knieën meerdere keren.
- ga in de stoel zitten. Buig je enkels gedurende 15 tot 30 minuten.
- draag compressiekousen. Uw arts kan deze maatregelen aanbevelen om de bloedsomloop en de vochtbeweging in uw benen te bevorderen. Steunkousen zijn verkrijgbaar in verschillende stijlvolle kleuren en texturen. Er zijn zelfs apparaten, een schoenlepel genaamd, om je te helpen ze aan te trekken.
diagnose
longembolie kan moeilijk te diagnosticeren zijn, vooral bij mensen met een onderliggende hart-of longziekte. Om die reden, uw arts zal waarschijnlijk uw medische geschiedenis te bekijken, doe een lichamelijk onderzoek, en bestel een of meer van de volgende tests.
bloedonderzoek
uw arts kan een bloedonderzoek voor de stof (dunnere stolsels dimeer D. hoge concentraties kunnen wijzen op een verhoogde kans op bloedstolsels, hoewel vele andere factoren ook hoge dimeren kunnen veroorzaken D.
bloedtesten kunnen ook de hoeveelheid zuurstof en kooldioxide in het bloed meten. Een stolsel in een bloedvat in de longen kan het zuurstofgehalte in het bloed verlagen.
daarnaast kunnen bloedonderzoeken worden uitgevoerd om te bepalen of u een erfelijke stollingsstoornis heeft.
thoraxfoto
deze niet-invasieve test toont foto ‘ s van uw hart en longen op film. Hoewel röntgenfoto ‘ s longembolie niet kunnen diagnosticeren en zelfs normaal kunnen lijken wanneer er een longembolie is, kunnen ze Voorwaarden uitsluiten die op longembolie lijken.
echografie
een niet-invasieve test die bekend staat als een duplex echografie (soms een duplex scan of compressie echografie genoemd) maakt gebruik van geluidsgolven om de aderen in de dij, knie en kuit en soms in de armen te scannen om te controleren op bloedstolsels in de diepe aderen.
een staafvormig apparaat, een transducer genaamd, beweegt over de huid en stuurt geluidsgolven naar de onderzochte aderen. Deze golven worden terug in de transducer gereflecteerd om een bewegend beeld op een computer te creëren. De afwezigheid van stolsels vermindert de kans op diepveneuze trombose. Als er stolsels zijn, wordt de behandeling waarschijnlijk meteen gestart.
computertomografie pulmonale angiografie
computertomografie maakt gebruik van röntgenstralen om transversale beelden van het lichaam te maken. Computertomografie de longangiografie, ook genoemd computertomografie de studie van de longembolie, leidt tot 3D beelden die abnormaliteiten zoals longembolie binnen de slagaders van de longen kunnen ontdekken. In sommige gevallen wordt de kleurstof intraveneus toegediend tijdens een CT-scan om de longslagaders af te bakenen.
ventilatie – en perfusiescan (V/Q-scan)
wanneer blootstelling aan straling of CT-contrast moet worden vermeden als gevolg van een medische aandoening, kan een ventilatie-en perfusiescan worden uitgevoerd. In deze test wordt een marker geïnjecteerd in een ader in uw arm. De marker brengt de bloedstroom (perfusie) in kaart en vergelijkt deze met de luchtstroom naar de longen (ventilatie), en kan worden gebruikt om te bepalen of bloedstolsels symptomen van pulmonale hypertensie veroorzaken.
longangiografie.
Deze test geeft een duidelijk beeld van de bloedstroom in de longslagaders. Het is de meest nauwkeurige manier om longembolie te diagnosticeren, maar omdat het een hoge mate van vaardigheid vereist om het te beheren en potentieel ernstige risico ‘ s heeft, wordt het meestal gedaan wanneer andere tests geen definitieve diagnose bieden.
bij een longangiogram wordt een flexibele buis (katheter) ingebracht in een grote ader, meestal in de lies, en door het hart en de longslagaders gevoerd. Een speciale contraststof wordt vervolgens geïnjecteerd in de katheter en X-stralen worden genomen als de kleurstof vult de slagaders in de longen.
bij sommige mensen kan deze procedure een tijdelijke verandering in het hartritme veroorzaken. Bovendien kan de contraststof een verhoogd risico op nierbeschadiging veroorzaken bij mensen met een verminderde nierfunctie.
Magnetic resonance imaging (MRI)
Magnetic resonance imaging (MRI) is een medische beeldvormingstechniek die gebruik maakt van een magnetisch veld en computergegenereerde radiogolven om gedetailleerde beelden van organen en weefsels in het lichaam te maken. MRI is meestal gereserveerd voor zwangere vrouwen (om straling van de foetus te voorkomen) en voor mensen van wie de nieren kunnen worden beschadigd door contrast stoffen gebruikt in andere tests.
behandeling
longembolie behandeling heeft tot doel te voorkomen dat de bloedstolsel groter wordt en de vorming van nieuwe stolsels voorkomt. Onmiddellijke behandeling is essentieel om ernstige complicaties of overlijden te voorkomen.
geneesmiddelen
geneesmiddelen omvatten verschillende soorten anticoagulantia en klonterbustende oplosmiddelen.
-
anticoagulantia. Deze geneesmiddelen voorkomen dat bestaande stolsels uit te breiden en nieuwe stolsels te vormen als het lichaam werkt om ze te breken. Heparine is een veel voorkomende antistollingsmiddel dat intraveneus kan worden toegediend of geïnjecteerd onder de huid. Het werkt snel en overlapt vaak meerdere dagen met een oraal anticoagulans, zoals warfarine, totdat het effectief wordt, wat dagen kan duren.
nieuwe orale anticoagulantia werken sneller en hebben minder interacties met andere geneesmiddelen. Sommige hebben het voordeel dat ze oraal worden toegediend, zonder overlapping met heparine. Echter, alle bloedverdunners hebben bijwerkingen, en bloeden is de meest voorkomende.
- Clot solventen (trombolytica). Hoewel stolsels meestal oplossen op hun eigen, intraveneuze trombolytica kan soms snel oplossen. Omdat deze bloedverdunnende medicijnen plotselinge, ernstige bloedingen kunnen veroorzaken, zijn ze meestal gereserveerd voor levensbedreigende situaties.
chirurgie en andere procedures
- stolselverwijdering. Als u een zeer grote, gevaarlijke stolsel in uw long heeft, kan uw arts voorstellen deze te verwijderen via een dunne, flexibele buis (katheter) die in uw bloedvaten terechtkomt.
- Vein filter. Een katheter kan ook worden gebruikt om een filter te plaatsen in de hoofdader van het lichaam (inferieure vena cava) die loopt van de benen naar de rechterkant van het hart. Dit filter kan helpen voorkomen dat stolsels naar de longen gaan. Deze procedure is meestal gereserveerd voor mensen die geen bloedverdunnende medicijnen kunnen nemen of die terugkerende stolsels hebben gehad ondanks het gebruik van bloedverdunnende medicijnen. Sommige filters kunnen worden verwijderd wanneer ze niet meer nodig zijn.
doorgaan met medische zorg
omdat u mogelijk een risico loopt op een andere diepe veneuze trombose of longembolie, is het belangrijk dat u de behandeling, zoals het nemen van bloedverdunners, voortzet en zo vaak gecontroleerd wordt als uw arts u vertelt. Bezoek ook regelmatig uw arts om complicaties te voorkomen of te behandelen.
voorbereiding voor afspraak
longembolie wordt gewoonlijk in eerste instantie geëvalueerd in ziekenhuizen, spoedeisende hulp of noodcentra. Als u denkt dat u een longembolie heeft, zoek dan onmiddellijk medische hulp.
wat u kunt doen
u moet een lijst maken die het volgende bevat:
- gedetailleerde beschrijvingen van uw symptomen
- informatie over uw medische problemen eerder, in het bijzonder elke operatie of recente ziekte die enkele dagen bedlegerig is gebleven
- Details van elke recente reis met lange reizen per auto of vliegtuig
- alle geneesmiddelen die u gebruikt, inclusief Vitaminen, kruidenproducten en elk ander supplement, en de dosis
- informatie over medische problemen van uw ouders of broers en zussen
- de vragen die u aan uw arts wilt stellen
- li >
wat te verwachten van uw arts
tijdens het lichamelijk onderzoek zal uw arts waarschijnlijk uw benen controleren op tekenen van een diepe bloedstolsel-een gebied dat gezwollen, gevoelig, rood en warm is. Het zal ook luisteren naar uw hart en longen en uw bloeddruk te nemen, en waarschijnlijk bestellen een of meer tests.