閉鎖性頭部外傷
閉鎖性頭部外傷は、一次または二次のいずれかに分類される。 一次傷害は、原因にかかわらず、通常は頭部への直接的な外傷である最初の解剖学的および生理学的侮辱から生じる。 二次傷害は、低血圧、低酸素症、アシドーシス、浮腫、または二次的に脳組織に損傷を与える可能性のある他の後続の要因に起因する(二次傷害を参照)。 遊離基は虚血の間にこれらの二次侮辱に、特に貢献すると考えられます。
一次傷害
一次傷害は、通常、硬膜外血腫、硬膜下血腫、くも膜下出血、脳室内出血、または脳挫傷などの構造変化を引き起こす。脳震盪は、頭部外傷の結果として起こる意識の喪失を含むかもしれないし含まれないかもしれない変化した精神状態として定義される。
脳震盪 脳震盪は軽度の外傷性脳損傷(MTBI)としても知られています。 神経学の等級分けのスケールのアメリカアカデミーは広く利用されています脳震盪の程度を分類するために。
表1.
一過性の混乱
一過性の混乱
意識の喪失なし
意識の喪失なし
意識の短時間または長期の喪失
脳震盪の症状または精神状態の変化は15分以内に解決する
意識の喪失なし
意識の喪失なし
意識の喪失なし
脳震盪の症状または精神状態の変化は15分以内に解決する
脳震盪の症状または 精神状態の変化は15分以上で解決されます
スポーツ関連の脳震盪が頻繁に発生し、毎年300,000例が報告されています。 サッカー選手およびボクサーは慢性の外傷性脳症シンドロームとして今知られている条件の原因となる反復的な脳震盪に特に露出されます。 反復的な脳震盪は、皮質内抑制系異常に関連する慢性無症状運動機能不全をもたらす可能性がある。 中脳における累積的なびまん性軸索損傷の影響は、その領域におけるせん断力に対する脆弱性の増加によるものである。 ハイブリッドIIIダミーの研究が示すように見えるように、プレイヤーの首の強さを増やすことは、将来の脳震盪のリスクを最小限に抑える効果的な方法
脳挫傷
脳挫傷は、前頭葉および側頭葉に一般的に見られる。 彼らは頭蓋骨骨折、いわゆる骨折挫傷を伴うことがあります。 これらの挫傷の最も気になる特徴は、拡大する傾向です。 これは通常24時間から最初の傷害の後の限り7-10日に起こります。 このため、脳挫傷の後、傷害後24時間以内に頭部CTスキャンを繰り返すことがよくあります。
クーデター傷害(打撲傷)は、頭蓋骨を介して基礎となる脳に衝撃エネルギーが直接伝達され、傷害部位の直下に発生することによって引き起こされます。 Contrecoupの傷害は第一次傷害に反対側起こる回転せん断および他の間接力によって引き起こされます。 回転力により基底の前頭および側頭皮質は頭骨、蝶形骨の翼およびpetrous隆起部分の堅い面を渡って影響を与えるか、または掃除します。 外傷性の実質内挫傷および血腫の遅延した拡大は、臨床的悪化および死亡の最も一般的な原因である。 しかし、挫傷の進行は非常に可変であり、ほとんどは何日も変わらないが、いくつかは拡大し、いくつかは非常に急速に拡大する。
遡及的研究では、よく知られている予後因子が挫傷の拡大を予測することが判明した。 最も強い予後因子は、外傷性くも膜下出血の存在である。 実質内出血の大きさは、大きな病変が最初のCTスキャンの時点で進行の活動期にある可能性があることを意味する。 硬膜下血腫の同時存在も予測的であった。 初期グラスゴー昏睡スコア(Gcs;グラスゴー昏睡スケール計算機を参照)および頭蓋内圧(ICP)などの臨床的特徴は、進行を予測するものではなかった。 再スキャンのための理想的な時間は不明であるが、成長のほとんどは傷害の最初の24時間以内に起こるようである。
硬膜外血腫
硬膜外血腫の発生率は、下の画像に示すように、すべての頭部外傷入院の1%である。
硬膜外血腫の発生率は、下の画像に示 硬膜外血腫は、最も一般的には(85%)、中間髄膜動脈の出血に起因する。 硬膜外血腫は、しかし、中央髄膜動脈の分布以外の場所で発生する可能性があります。 このような血腫は、上にある頭蓋骨骨折によって損傷した二倍性血管からの出血から発症する可能性がある。 硬膜外血腫は、しばしば、無意識状態の間の意識の期間である「明晰な間隔」と関連している。 ルーセント期間は血腫が脳幹が妥協されるポイントに拡大するとき終わると推定されます。
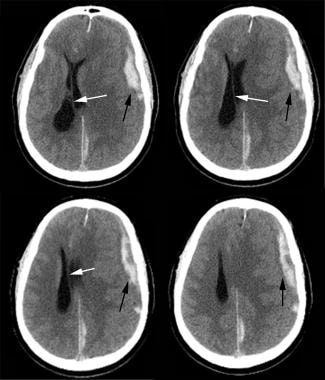 左前頭急性硬膜外血腫のCTスキャン(黒い矢印)正中線シフト(白い矢印)。 左後falx硬膜下血腫および左前頭頂皮質挫傷に注意してください。
左前頭急性硬膜外血腫のCTスキャン(黒い矢印)正中線シフト(白い矢印)。 左後falx硬膜下血腫および左前頭頂皮質挫傷に注意してください。 硬膜下血腫
最も一般的な外科的頭蓋内病変は硬膜下血腫である。 これらは、下の画像に示されているように、重度の傷害を有する患者の約20-40%に発生する。 激しい頭の動きの間に脳実質が移動するため、表面または橋渡し血管(静脈)が引き裂かれる可能性があります。 結果として生じる出血は、硬膜とくも膜との間の潜在的な空間に血腫を形成させる。 明晰な間隔は、硬膜外血腫よりもこのタイプの傷害で発症する可能性が低い。 硬膜下血腫は動脈破裂の結果でもあり,これらの血腫は側頭頭頂領域に特異な位置を有し,典型的には前頭頭頂副嚢領域で破裂する橋渡し静脈破裂によって引き起こされるものとは形態が異なる。 血腫の厚さと脳の正中線シフトを解析することが多く、正中線シフトが血腫の厚さ(正の変位係数)を超えると予後が悪いことが判明している。
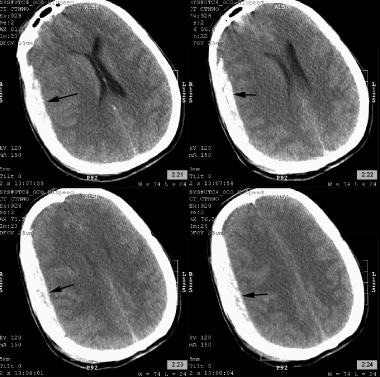 左前頭頭頂急性硬膜下血腫(黒い矢印)のCTスキャン。 正中線シフトの中程度の量に注意してください。
左前頭頭頂急性硬膜下血腫(黒い矢印)のCTスキャン。 正中線シフトの中程度の量に注意してください。 脳内出血
脳内出血は、下の画像に示されているように、他の頭蓋内出血を伴うことが多い別の脳内病変である。 脳室内血液は、より重度の頭部外傷の指標である。 脳室内血はまたposttraumatic水頭症およびintracranial高血圧に患者をし向ける、(緊急時の排水が必要としたら)脳室内カテーテルまたは慢性の水頭症のための脳室腹膜の分路の配置を保証するかもしれません。
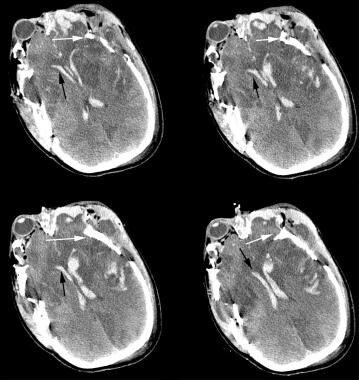 両側の急性脳室内出血のCTスキャン(黒い矢印)。 両側の前頭、側頭骨、および頭頂骨(白い矢印)を含む粉砕された頭蓋骨の骨折に注意してください。 両方の前頭葉の虚血性変化、半球内裂および左前頭葉のくも膜下出血、および両方の前頭極における複数の実質内出血に注意してください。
両側の急性脳室内出血のCTスキャン(黒い矢印)。 両側の前頭、側頭骨、および頭頂骨(白い矢印)を含む粉砕された頭蓋骨の骨折に注意してください。 両方の前頭葉の虚血性変化、半球内裂および左前頭葉のくも膜下出血、および両方の前頭極における複数の実質内出血に注意してください。 びまん性軸索損傷
頭蓋内腫瘤病変または低酸素症の病歴がないにもかかわらず、一部の患者はTBI後に意識不明のままである。 脳MRI研究では、白質病変と傷害後の意識障害との間に明確な相関があることが示されている。 白質病変が深ければ深いほど、意識の障害はより深く永続的である。 意識の持続的な障害の通常の原因は、下の画像に示されているように、びまん性軸索損傷と呼ばれる状態です。
意識の持続的な障害の通常の原因は、びまん性軸索損傷と呼ばれる状態です。 TBIで死亡した個人の約30-40%は、DAIおよび虚血の死後の証拠を明らかにする。 このタイプの傷害は、一般的に、長い軸索に作用する機械的な力を伴う頭部の外傷性回転に起因し、軸索構造の障害を引き起こす。 DAIは、接触損傷だけではなく、加速損傷によって引き起こされます。 脳は比較的非圧縮性であり、引張ひずみまたはせん断ひずみをよく許容しない。 ひずみのゆっくりとした適用は、急速なひずみよりも良好に許容される。 脳は横方向の回転に最も敏感であり、矢状の動きを最もよく許容する。
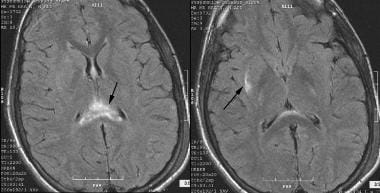 脳梁(splenium)、中隔pellucidum、および右外部カプセルにおけるびまん性軸索損傷(DAI)およびhyperintense信号を示す脳のMRI。 最近の研究では、DAIを生成するために必要な回転加速度の大きさは、物体や表面を打つために頭を必要とすることを示唆しています。 これらの要因はまた、DAIが他の頭蓋内病変を伴う可能性を増加させる。 これらの機械的力は、これらの軸索を近位および遠位のセグメントに物理的に解剖する。 十分な数の軸索が関与している場合、深刻な神経学的欠損および無意識が続く可能性がある。
脳梁(splenium)、中隔pellucidum、および右外部カプセルにおけるびまん性軸索損傷(DAI)およびhyperintense信号を示す脳のMRI。 最近の研究では、DAIを生成するために必要な回転加速度の大きさは、物体や表面を打つために頭を必要とすることを示唆しています。 これらの要因はまた、DAIが他の頭蓋内病変を伴う可能性を増加させる。 これらの機械的力は、これらの軸索を近位および遠位のセグメントに物理的に解剖する。 十分な数の軸索が関与している場合、深刻な神経学的欠損および無意識が続く可能性がある。
これらの同じ力は、脳循環に作用し、血管の破壊および様々な形態の微小脳内出血および脳幹に発生すると一般的に致命的なデュレット出血を含む大脳内出血を引き起こす可能性がある。 中脳および橋のデュレット出血は、下の画像に示されているように、多くの場合、一次損傷の間に延伸細動脈によって引き起こされる小さな点状出血で それらはまた二次傷害としてtranstentorial herniationの間に幹線パーホレーターが圧縮されるか、または伸ばされるとき起因するかもしれません。
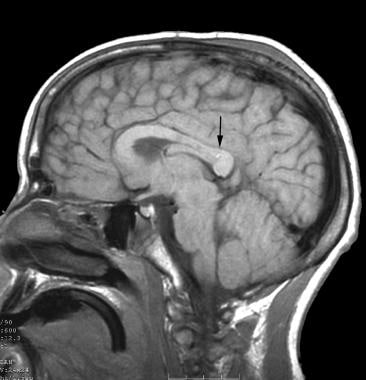 脳梁のspleniumでDuret出血を示している脳のMRI(矢状ビュー)。
脳梁のspleniumでDuret出血を示している脳のMRI(矢状ビュー)。 最近の研究では、DAIと若い年齢が自律神経失調症を発症するリスクの増加に寄与する可能性があることを示しています。
二次傷害
二次侮辱は多くの形を取ることができ、次のように要約することができます:/p>
脳への二次頭蓋内侮辱
-
出血
-
虚血
-
浮腫
-
頭蓋内圧(ICP)の上昇
-
血管痙攣
-
感染
-
/p>
-
低ナトリウム血症
急性閉鎖性頭部外傷の管理における主な焦点は、二次傷害の予防と一次傷害によって損傷されない神経学的機能の保
外傷後の血管攣縮は、重度の外傷性脳損傷後の虚血性損傷の原因となり、実質挫傷および発熱が危険因子となり得る。
外傷後血管攣縮は、実質挫傷 びまん性の機械的損傷および炎症経路の活性化は、この血管攣縮の二次的なメカニズムであり得る。 実質の打撲傷および熱の患者は付加的なスクリーニングから寄与するかもしれません。
脳虚血
脳虚血は、低酸素症または低灌流の結果として脳への酸素灌流が不十分である。 損傷していない脳は、重度の損傷を受けた脳よりも低いPao2レベルを良好に許容する。 外傷を負った脳組織は、中等度の低酸素症(90mm Hg)にも非常に敏感です。 GordonとPontenはこの現象について2つの説明を提案した: (1)呼吸アルカローシスは、酸素-ヘモグロビン曲線を左にシフトさせ、それによってヘモグロビンの酸素への親和性を増加させ、酸素放出の容易さを減少させ、(2)不均一な脳血流(CBF)は、損傷した脳組織の領域における焦点自己調節の喪失を伴う焦点血管攣縮に起因する可能性がある。 重度の頭部外傷を有する患者の約三分の一は、CBFの虚血レベルを経験することが実証されている。 CBFは、通常、下の画像に示すように、脳灌流圧の範囲(約50-150mm Hg)にわたって一定に保たれる。
CBFは、脳灌流圧の範囲(約50-150mm Hg)にわたって一定に保たれる。
CBF これはautoregulation(実線)として知られている管の調子の調節によって可能にされる。 脳外傷を有する患者では、この自己調節が機能不全になり、CBFはCPP(破線)に依存する可能性がある。 重度の頭部外傷を有する患者の50%において、自己調節は存在しない、減少する、または遅延する。 最も低いCBFの価値は傷害の後の最初の6-12時間以内に起こります。 虚血を経験する患者の全面的な結果は最初に非虚血患者のそれより大いに悪いです。 初期虚血は、CBFが最終的に最適化された場合でも、永久的な不可逆的な損傷を引き起こすと考えられている。 Cbfを測定するキセノンCTスキャンの使用は今cbfの異常を診断し、扱うarmamentariumの部分である。
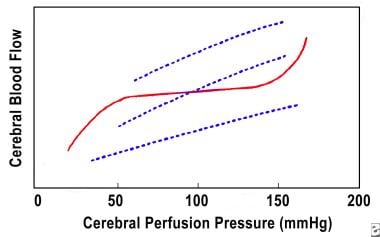 脳血流/脳灌流圧力チャート。
脳血流/脳灌流圧力チャート。 脳浮腫
脳浮腫は、ICPの上昇につながり、しばしば死亡率の増加をもたらす可能性のある二次傷害の別の形態である。 脳浮腫は2つの主要なタイプに分類されます: 血管原性および細胞性(または細胞傷害性)浮腫。
血管形成性浮腫は、血液脳関門の違反が水と溶質を脳に拡散させるときに起こる。 この流体の大部分は白質に蓄積し、頭部CTスキャンでは低濃度白質(T1重み付け画像)として、またはT2重み付けMRI上の明るい信号領域として観察 細胞性(細胞傷害性)浮腫のメカニズムはあまり明確ではない。 理論には、傷害された脳細胞による細胞外カリウムの取り込みの増加、または傷害された脳組織によるCl-およびNa+に対するHCO3-およびH+の輸送が侮辱の機 ある研究では、拡散加重MRイメージングは、TBI患者44人(GCS<8)と8人の健康なボランティアで見かけの拡散係数(ADC)を評価するために使用されました。 より高いADC値は血管新生性浮腫と関連しており、より低いADC値は、主に細胞型の浮腫と関連している。 局所およびびまん性損傷を有する患者におけるADCの局所測定を計算した。 最終的な結論は、TBI患者で観察された脳腫脹は、高レベルの水分content有量を有する脳組織における低いADC値によって示されるように、主に細胞性である