Embolia polmonare
Panoramica
L’embolia polmonare è un blocco in una delle arterie dei polmoni. Nella maggior parte dei casi, l’embolia polmonare è causata da coaguli di sangue che viaggiano ai polmoni da vene profonde nelle gambe o, raramente, da vene in altre parti del corpo (trombosi venosa profonda).Poiché i coaguli bloccano il flusso di sangue ai polmoni, l’embolia polmonare può essere fatale. Tuttavia, il trattamento rapido riduce notevolmente il rischio di morte. Adottare misure per prevenire i coaguli di sangue nelle gambe aiuterà a proteggere dall’embolia polmonare.
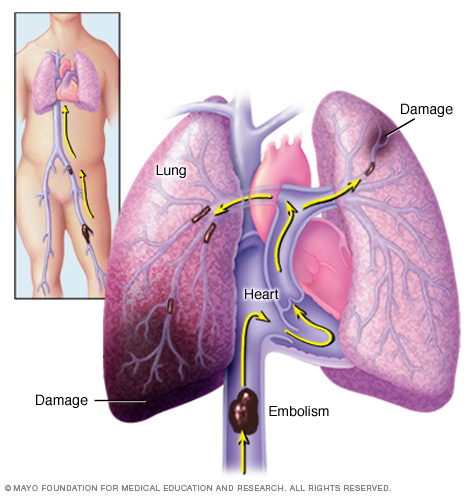
l’embolia polmonare si verifica quando un coagulo di sangue si deposita in un’arteria polmonare e blocca il flusso di sangue a parte del polmone. I coaguli di sangue di solito iniziano nelle gambe e salgono sul lato destro del cuore e poi si depositano nei polmoni.
Sintomi
I sintomi dell’embolia polmonare possono variare notevolmente, a seconda della quantità di polmone coinvolta, della dimensione dei coaguli e se si dispone di un polmone sottostante o di una malattia cardiaca.
I seguenti sono segni e sintomi comuni:
- Mancanza di respiro. Questo sintomo di solito si accende improvvisamente e peggiora sempre con lo sforzo.
- Dolore toracico. Si può sentire come si sta avendo un attacco di cuore. Il dolore è solitamente acuto e si avverte quando si respira profondamente, il che di solito ti impedisce di farlo. Può anche essere sentito quando tossisci,ti pieghi o ti accovacci.
- Tosse. La tosse può produrre espettorato sanguinante o filante.
Altri segni e sintomi che possono verificarsi con embolia polmonare includono:
- Battito cardiaco veloce o irregolare
- Svenimento o vertigini
- Sudorazione eccessiva
- Febbre
- Dolore alle gambe o gonfiore, di solito al polpaccio, da trombosi venosa profonda
- Pelle umida o scolorita (cianosi)
Quando consultare un medico
Embolia polmonare può essere fatale. Consultare un medico urgente se si verificano mancanza di respiro inspiegabile, dolore al petto o tosse che produce espettorato sanguinante.
Cause
L’embolia polmonare si verifica quando un gruppo di materiale, spesso un coagulo di sangue, si inserisce in un’arteria nei polmoni. Questi coaguli di sangue più comunemente provengono dalle vene profonde delle gambe, una condizione nota come trombosi venosa profonda.
In molti casi, coaguli multipli sono coinvolti nell’embolia polmonare. Le porzioni di polmone che si alimentano da ogni arteria bloccata sono spogliate di sangue e possono morire. Questo è chiamato infarto polmonare. Ciò rende più difficile per i polmoni fornire ossigeno al resto del corpo.
Occasionalmente, ostruzioni nei vasi sanguigni causato da sostanze diverse di coaguli di sangue, come:
- midollo Osseo di grasso da un lungo osso rotto
- Parte di un tumore
- bolle d’Aria
fattori di Rischio
anche se chiunque può sviluppare coaguli di sangue e la successiva embolia polmonare, alcuni fattori possono aumentare il rischio.
Condizioni mediche e trattamenti
È a rischio aumentato se Lei o un suo familiare ha avuto in passato coaguli di sangue venosi o embolia polmonare.
Inoltre, alcune condizioni mediche e trattamenti ti mettono a rischio, come ad esempio:
- Malattie cardiache. Le malattie cardiovascolari, in particolare l’insufficienza cardiaca, rendono più probabili i coaguli di sangue.
- Cancro. Alcuni tipi di cancro (specialmente quelli del cervello, dell’ovaio, del pancreas, del colon, dello stomaco, del polmone e del rene e quelli che si sono diffusi) possono aumentare il rischio di coaguli di sangue e la chemioterapia aumenta ulteriormente il rischio. Le donne con una storia personale o familiare di cancro al seno che assumono tamoxifene o raloxifene sono anche ad aumentato rischio di coaguli di sangue.
- Chirurgia. La chirurgia è una delle principali cause di problemi di coaguli di sangue. Per questo motivo, i farmaci per prevenire i coaguli possono essere somministrati prima e dopo un intervento chirurgico maggiore, come la sostituzione delle articolazioni.
- Disturbi che influenzano la coagulazione. Alcuni disturbi ereditari influenzano il sangue, rendendolo più probabile che si coaguli. Altre condizioni mediche, come la malattia renale, possono anche aumentare il rischio di coaguli di sangue.
- Malattia da coronavirus 2019 (COVID-19). Le persone che hanno gravi sintomi di COVID-19 hanno un aumentato rischio di embolia polmonare.
Immobilità prolungata
È più probabile che si formino coaguli di sangue durante i periodi di inattività, come ad esempio:
- Riposo a letto. Essere confinati a letto per un periodo prolungato dopo un intervento chirurgico, un attacco di cuore, una gamba rotta, un trauma o qualsiasi malattia grave ti rende più vulnerabile ai coaguli di sangue. Quando gli arti inferiori sono in posizione orizzontale per lunghi periodi, il flusso sanguigno nelle vene rallenta e il sangue può accumularsi nelle gambe, a volte causando coaguli di sangue.
- Lunghi viaggi. Sedersi in una posizione stretta durante lunghi viaggi in aereo o in auto rallenta il flusso di sangue nelle gambe, che contribuisce a coaguli di sangue.
Altri fattori di rischio
- Fumo. Per ragioni che non sono ben comprese, l’uso del tabacco predispone alcune persone a coaguli di sangue, specialmente se combinato con altri fattori di rischio.
- Sovrappeso. L’eccesso di peso aumenta il rischio di coaguli di sangue, specialmente nelle persone con altri fattori di rischio.
- Supplemento dell’estrogeno. Gli estrogeni da pillole anticoncezionali e terapia ormonale sostitutiva possono aumentare i fattori di coagulazione del sangue, soprattutto se si fuma o si è in sovrappeso.
- Gravidanza. Il peso del bambino che preme le vene nel bacino può ritardare il ritorno del sangue dalle gambe. I coaguli hanno maggiori probabilità di formarsi quando il sangue rallenta o si accumula.
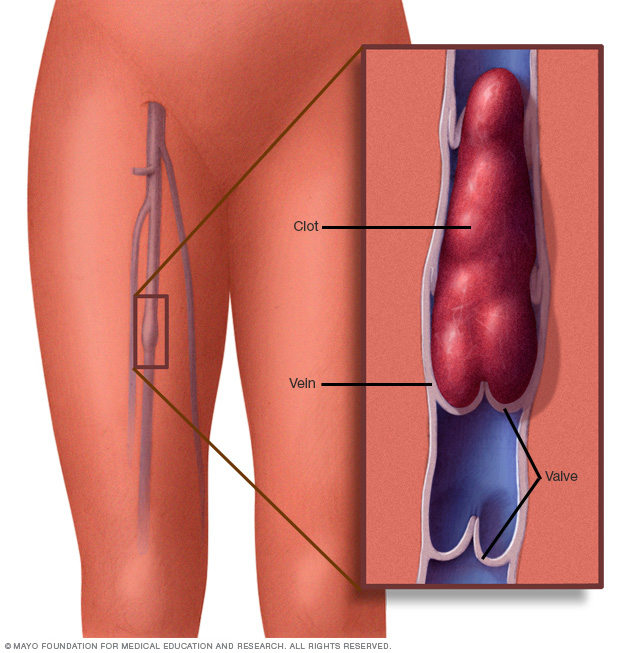
Un coagulo di sangue in una vena della gamba può causare gonfiore, dolore, calore e tenerezza nella zona interessata.
Complicazioni
L’embolia polmonare può essere fatale. Circa un terzo delle persone con embolia polmonare non diagnosticata e non trattata non sopravvive. Tuttavia, quando la circostanza è diagnosticata e trattata prontamente, quel numero diminuisce drammaticamente.L’embolia polmonare può anche portare a ipertensione polmonare, una condizione in cui la pressione sanguigna nei polmoni e sul lato destro del cuore è troppo alta. Quando ci sono blocchi nelle arterie all’interno dei polmoni, il cuore deve lavorare di più per spingere il sangue attraverso quei vasi, che aumenta la pressione sanguigna e finisce per indebolire il cuore.
In rari casi, spesso si verificano piccole embolie che si sviluppano nel tempo e provocano ipertensione polmonare cronica, nota anche come ipertensione polmonare tromboembolica cronica.
Prevenzione
Prevenire i coaguli nelle vene profonde delle gambe (trombosi venosa profonda) aiuterà a prevenire l’embolia polmonare. Per questo motivo, la maggior parte degli ospedali sono fermi nel prendere misure per prevenire i coaguli di sangue, tra cui:
- Anticoagulanti. Questi farmaci vengono solitamente somministrati a persone a rischio di coaguli prima e dopo l’intervento chirurgico, nonché a persone ricoverate in ospedale con condizioni mediche, come infarto, ictus o complicanze del cancro.
- Calze a compressione. Le calze a compressione stringono costantemente le gambe, il che aiuta le vene e i muscoli delle gambe a spostare il sangue in modo più efficiente. Offrono un modo sicuro, semplice ed economico per evitare che il sangue ristagni durante e dopo la chirurgia generale.
- Elevazione delle gambe. Alzare le gambe quando possibile e durante la notte può anche essere molto efficace. Sollevare il fondo del letto da 4 a 6 pollici (da 10 a 15 cm) con blocchi o libri.
- Attività fisica. Muoversi il prima possibile dopo l’intervento chirurgico può aiutare a prevenire l’embolia polmonare e accelerare il recupero generale. Questo è uno dei motivi principali per cui l’infermiera potrebbe spingerti ad alzarti, anche il giorno dell’intervento, e camminare nonostante il dolore al sito di incisione chirurgica.
- Compressione pneumatica. Questo trattamento utilizza polsini a livello di coscia o polpaccio che vengono automaticamente gonfiati con aria e sgonfiati ogni pochi minuti per massaggiare e stringere le vene delle gambe e migliorare il flusso sanguigno.
Prevenzione del viaggio
Il rischio di formazione di coaguli di sangue durante il viaggio è basso, ma aumenta all’aumentare dei viaggi a lunga distanza. Se hai fattori di rischio per coaguli di sangue e sei preoccupato di viaggiare, parla con il tuo medico.
Il medico può suggerire quanto segue per prevenire la formazione di coaguli di sangue durante il viaggio:
- Bere molti liquidi. L’acqua è il miglior fluido per prevenire la disidratazione, che può contribuire allo sviluppo di coaguli di sangue. Evitare l’alcol in quanto contribuisce alla perdita di liquidi.
- Alzati. Cammina attraverso la cabina dell’aereo ogni ora o giù di lì. Se viaggiate in auto, fate fermate frequenti in modo da poter camminare. Piega le ginocchia più volte.
- Spostati sul sedile. Fletti le caviglie per 15-30 minuti.
- Indossare calze a compressione. Il medico può raccomandare queste misure per aiutare a promuovere la circolazione e il movimento fluido nelle gambe. Le calze a compressione sono disponibili in una gamma di colori e trame eleganti. Ci sono anche dispositivi, chiamati calzascarpe, per aiutarti a indossarli.
Diagnosi
L’embolia polmonare può essere difficile da diagnosticare, specialmente nelle persone che hanno malattie cardiache o polmonari sottostanti. Per questo motivo, il medico probabilmente rivedere la vostra storia medica, fare un esame fisico, e ordinare uno o più dei seguenti test.
esami del sangue
Il medico può ordinare un esame del sangue per la sostanza (diluente coaguli dimero D. alti livelli possono suggerire un aumento della probabilità di coaguli di sangue, anche se molti altri fattori possono anche causare alti livelli di dimeri D.
gli esami del sangue possono anche misurare la quantità di ossigeno e anidride carbonica nel sangue. Un coagulo in un vaso sanguigno nei polmoni può abbassare il livello di ossigeno nel sangue.
Inoltre, possono essere eseguiti esami del sangue per determinare se si dispone di un disturbo della coagulazione ereditato.
Radiografia del torace
Questo test non invasivo mostra le immagini del tuo cuore e dei polmoni su pellicola. Sebbene i raggi X non possano diagnosticare l’embolia polmonare e possano persino apparire normali quando c’è un’embolia polmonare, possono escludere condizioni che assomigliano all’embolia polmonare.
Ultrasuoni
Un test non invasivo noto come ecografia duplex (a volte chiamato scansione duplex o ultrasuoni a compressione) utilizza onde sonore per eseguire la scansione delle vene nella coscia, ginocchio e polpaccio, e talvolta nelle braccia, per verificare la presenza di coaguli di sangue nelle vene profonde.
Un dispositivo a forma di asta chiamato trasduttore si muove sulla pelle dirigendo le onde sonore alle vene in esame. Queste onde vengono riflesse nel trasduttore per creare un’immagine in movimento su un computer. L’assenza di coaguli riduce la probabilità di trombosi venosa profonda. Se ci sono coaguli, è probabile che il trattamento venga avviato immediatamente.
Tomografia computerizzata angiografia polmonare
La tomografia computerizzata utilizza i raggi X per realizzare immagini in sezione trasversale del corpo. Tomografia computerizzata l’angiografia polmonare, chiamata anche studio di embolia polmonare tomografia computerizzata, crea immagini 3D in grado di rilevare anomalie come l’embolia polmonare all’interno delle arterie dei polmoni. In alcuni casi, il colorante viene somministrato per via endovenosa durante una scansione TC per delineare le arterie polmonari.
Scansione di ventilazione e perfusione (scansione V/Q)
Quando l’esposizione alle radiazioni o il contrasto CT devono essere evitati a causa di una condizione medica, è possibile eseguire una scansione di ventilazione e perfusione. In questo test, un marcatore viene iniettato in una vena del braccio. Il marcatore mappa il flusso sanguigno (perfusione) e lo confronta con il flusso d’aria ai polmoni (ventilazione) e può essere utilizzato per determinare se i coaguli di sangue stanno causando sintomi di ipertensione polmonare.
Angiografia polmonare.
Questo test fornisce un quadro chiaro del flusso sanguigno nelle arterie dei polmoni. È il modo più accurato per diagnosticare l’embolia polmonare, ma poiché richiede un alto grado di abilità per gestirlo e presenta rischi potenzialmente gravi, di solito viene eseguito quando altri test non forniscono una diagnosi definitiva.
In un angiogramma polmonare, un tubo flessibile (catetere) viene inserito in una grande vena, di solito nell’inguine, e passato attraverso il cuore e le arterie polmonari. Una speciale sostanza di contrasto viene quindi iniettata nel catetere e vengono presi i raggi X mentre il colorante riempie le arterie nei polmoni.
In alcune persone, questa procedura può causare un cambiamento temporaneo nel ritmo cardiaco. Inoltre, la sostanza di contrasto può causare un aumentato rischio di danno renale nelle persone con ridotta funzionalità renale.
Risonanza magnetica (MRI)
La risonanza magnetica (MRI) è una tecnica di imaging medico che utilizza un campo magnetico e onde radio generate al computer per creare immagini dettagliate di organi e tessuti nel corpo. La risonanza magnetica è solitamente riservata alle donne in gravidanza (per evitare radiazioni al feto) e alle persone i cui reni possono essere danneggiati da sostanze di contrasto utilizzate in altri test.
Trattamento
Il trattamento dell’embolia polmonare mira a prevenire l’allargamento del coagulo di sangue e prevenire la formazione di nuovi coaguli. Il trattamento immediato è essenziale per evitare gravi complicazioni o morte.
Farmaci
I farmaci comprendono diversi tipi di anticoagulanti e solventi coagulanti.
-
Anticoagulanti. Questi farmaci impediscono coaguli esistenti da allargamento e nuovi coaguli da formare come il corpo lavora per romperli. L’eparina è un anticoagulante comune che può essere somministrato per via endovenosa o iniettato sotto la pelle. Funziona rapidamente e spesso si sovrappone per diversi giorni con un anticoagulante orale, come il warfarin, fino a quando non diventa efficace, il che può richiedere giorni.
I nuovi anticoagulanti orali funzionano più velocemente e hanno meno interazioni con altri farmaci. Alcuni hanno il vantaggio di essere somministrati per via orale, senza sovrapporsi all’eparina. Tuttavia, tutti i fluidificanti del sangue hanno effetti collaterali e il sanguinamento è il più comune.
- Solventi coagulati (trombolitici). Sebbene i coaguli di solito si dissolvano da soli, i trombolitici per via endovenosa a volte possono dissolversi rapidamente. Poiché questi farmaci che fluidificano il sangue possono causare emorragie improvvise e gravi, di solito sono riservati a situazioni potenzialmente letali.
Chirurgia e altre procedure
- Rimozione del coagulo. Se ha un coagulo molto grande e pericoloso nel polmone, il medico può suggerire di rimuoverlo attraverso un tubo sottile e flessibile (catetere) che entra nei vasi sanguigni.
- Filtro vena. Un catetere può anche essere utilizzato per posizionare un filtro nella vena principale del corpo (vena cava inferiore) che va dalle gambe al lato destro del cuore. Questo filtro può aiutare a prevenire i coaguli di andare ai polmoni. Questa procedura è solitamente riservata a persone che non possono assumere farmaci fluidificanti del sangue o che hanno avuto coaguli ricorrenti nonostante l’uso di farmaci fluidificanti del sangue. Alcuni filtri possono essere rimossi quando non sono più necessari.
Continuare le cure mediche
Poiché potrebbe essere a rischio di un’altra trombosi venosa profonda o embolia polmonare, è importante che continui il trattamento, come l’assunzione di fluidificanti del sangue, ed essere monitorato tutte le volte che il medico le dice. Inoltre, visita regolarmente il tuo medico per prevenire o curare le complicanze.
Preparazione prima dell’appuntamento
L’embolia polmonare viene solitamente inizialmente valutata in ospedali, pronto soccorso o centri di emergenza. Se pensa di avere un’embolia polmonare, contatti immediatamente un medico.
Cosa puoi fare
Dovresti preparare un elenco che contenga quanto segue:
- le Descrizioni dettagliate dei vostri sintomi
- Informazioni circa i vostri problemi di salute precedenti, in particolare qualsiasi tipo di intervento chirurgico o di una recente malattia che è rimasto bloccato a letto per diversi giorni
- Dettagli di qualsiasi fatto recente viaggio ha coinvolto i lunghi viaggi in auto o in aereo
- Tutti i farmaci che sta assumendo, compresi vitamine, prodotti a base di erbe, e qualsiasi altro supplemento, e la dose
- Informazioni sui problemi di salute dei vostri genitori o fratelli
- Le domande che volete chiedere al vostro medico.
Cosa aspettarsi dal medico
Durante l’esame fisico, il medico probabilmente controllerà le gambe per la prova di un coagulo di vena profonda-un’area gonfia, tenera, rossa e calda. Sarà anche ascoltare il vostro cuore e polmoni e prendere la pressione sanguigna, e probabilmente ordinare uno o più test.