Maladie de Crohn
Rédacteurs originaux – Sarah Bailey du projet de physiopathologie des problèmes complexes des patients de l’université Bellarmine.
Principaux contributeurs – Sarah Bailey, Laura Ritchie, Kim Jackson, Dave Pariser et Elaine Lonnemann
Définition /Description
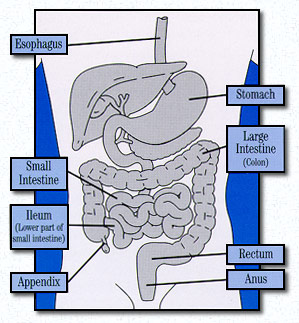
La maladie de Crohn est une forme de maladie inflammatoire de l’intestin (MICI) qui provoque une inflammation de la muqueuse du tractus digestif ou gastro-intestinal (GI) et peut résulter d’un dysfonctionnement du système immunitaire. Le système immunitaire voit les bactéries et les organismes qui se trouvent dans le tractus gastro-intestinal et les intestins et les confond avec des envahisseurs extérieurs au corps. En réponse à cela, le corps produit des globules blancs supplémentaires dans le tractus gastro-intestinal pour combattre les envahisseurs, ce qui crée une inflammation dans la muqueuse du tractus. Une inflammation chronique peut entraîner des ulcérations dans les couches du tractus. L’inflammation peut se produire dans n’importe quelle partie du tractus gastro-intestinal, de la bouche à l’anus et peut affecter toutes les couches du tractus intestinal, tandis que des couches intestinales saines peuvent être espacées entre les parties malades de l’intestin.
La partie la plus fréquemment touchée du tractus gastro-intestinal est la partie inférieure de l’intestin grêle, ou iléon. En raison de l’inflammation, des douleurs abdominales, de la diarrhée et de la malnutrition peuvent en résulter. La maladie de Crohn est également appelée entérite granulomateuse ou colite, iléite, entérite régionale ou iléite terminale. Cette maladie est similaire à certains égards à la colite ulcéreuse, mais la différence réside dans le fait que la colite ulcéreuse ne produit une inflammation que dans le côlon ou le rectum, tandis que la maladie de Crohn produit une inflammation dans le côlon, le rectum, l’intestin grêle, l’estomac, la bouche et l’œsophage. L’inflammation causée par la maladie de Crohn a le potentiel d’affecter les couches plus profondes que la colite ulcéreuse. Bien que ces deux conditions soient très similaires, environ 10% des personnes sont incapables de déterminer si le processus de la maladie est une colite ulcéreuse ou une maladie de Crohn. Pour ces personnes, on leur diagnostique alors une colite indéterminée.
Prévalence
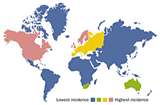
La maladie de Crohn touche environ 500 000 à deux millions de personnes aux États-Unis, affectant également les hommes et les femmes. Cette maladie peut survenir chez des individus de tout âge, mais a affecté de manière caractéristique les adolescents et les jeunes adultes âgés de 15 à 35 ans. On estime que 10% des personnes touchées ont moins de 18 ans. Il a été constaté que la maladie de Crohn affecte les Juifs américains d’origine européenne quatre à cinq fois plus que la population générale. La prévalence chez les Blancs est de 149 pour 100 000 avec une augmentation constante de l’incidence chez les Afro-Américains. Les Hispaniques et les Asiatiques ont une prévalence plus faible que les Afro-Américains et les Blancs. Il existe un lien potentiel entre le milieu de vie et l’incidence de la maladie de Crohn, où il y a plus de rapports entre les climats urbains et nordiques que les climats ruraux et méridionaux. De même, cette maladie a tendance à être plus prédominante aux États-Unis et en Europe.
Caractéristiques / Présentation clinique
Il n’existe aucun remède contre cette maladie et la maladie de Crohn évolue entre les périodes de rémission et de rechute. La maladie de Crohn apparaît généralement vers l’adolescence et le début de l’âge adulte et il existe un potentiel de maladie de Crohn dans les familles. Environ 20 à 25% des personnes atteintes de la maladie de Crohn ont un proche parent atteint de colite ulcéreuse ou de la maladie de Crohn. Si une personne a un parent atteint de la maladie de Crohn, le risque de cette personne est 10 fois plus élevé que la population générale, tandis qu’un lien frère ou sœur augmente le risque à 30 fois plus élevé que la population générale. Les chercheurs actuels ont identifié une mutation génétique anormale sur le gène NOD2 / CARD 15 qui réduit la capacité du corps à distinguer les bactéries nocives. Cette mutation se retrouve deux fois plus souvent chez les personnes atteintes de la maladie de Crohn que dans la population générale.
Symptômes de la maladie de Crohn
Bien que la maladie de Crohn soit une maladie chronique, les patients connaîtront des poussées et une rémission en l’absence de symptômes. Environ 50% des personnes atteintes de la maladie de Crohn présenteront des symptômes bénins. L’autre moitié peut ressentir des symptômes plus graves et des douleurs qui semblent aller et venir. Ces patients subissent des exacerbations douloureuses et des rémissions potentiellement sans symptômes. Les rémissions peuvent durer des mois à des années, mais les symptômes finiront par revenir. Cette nature imprévisible fait partie de ce qui rend la maladie de Crohn si compliquée. Les symptômes typiques comprennent:
- Diarrhée
- Crampes abdominales généralement dans le quadrant inférieur droit
- Fièvre
- Saignement rectal potentiel. Le saignement rectal est potentiellement dû à des déchirures ou à des fissures dans la muqueuse de l’anus.
- Des fistules ou des tunnels menant des intestins à la vessie, au vagin ou à la peau peuvent également se produire, tandis que la plupart se produisent autour de la région anale. La fistule a le potentiel de produire un drainage, du pus, du mucus ou des selles étant excrétés par l’ouverture. Ces symptômes peuvent varier d’un individu à l’autre et ne pas tous être présents en même temps.
- Perte de poids
- Fatigue
- Lésions périanales
- Croissance retardée chez les enfants
- Manifestations extra-intestinales
Types de maladie de Crohn

Il existe différents types de maladie de Crohn en fonction de la localisation et du profil de la maladie dans le tractus gastro-intestinal. Les différents endroits de la maladie de Crohn comprennent:
Maladie de Crohn gastroduodénale
Située dans le tractus gastro-intestinal supérieur et affecte l’estomac et la première partie de l’intestin grêle (duodénum). Ceci est rare et les symptômes surviennent chez 5% des personnes diagnostiquées avec la maladie de Crohn.Les symptômes associés comprennent:
- Nausées
- Perte d’appétit
- Perte de poids
- Vomissements
- Douleur dans le haut de l’abdomen
Jéjunoiléite
Ceci est également rare dans la population générale des personnes diagnostiquées avec la maladie de Crohn. L’inflammation est située dans le Jéjunum ou la deuxième partie de l’intestin grêle. Les symptômes associés comprennent:
- Diarrhée
- Douleurs abdominales (après avoir mangé)
- Malnutrition due à une malabsoprtion des nutriments
- Perte de poids
Iléite
Inflammation située dans la dernière partie de l’intestin grêle ou de l’iléon et affectant 30% des personnes diagnostiquées avec la maladie de Crohn. Les symptômes associés comprennent:
- Diarrhée
Iléocolite
Il s’agit de la forme la plus courante de la maladie de Crohn et touche 50% des personnes diagnostiquées avec une inflammation située dans l’iléon et le côlon. Les symptômes associés comprennent:
- Diarrhée
- Douleurs abdominales (quadrant inférieur droit)
- Perte de poids
Colite de Crohn
Cela affecte 20% des personnes diagnostiquées avec la maladie de Crohn avec une inflammation située dans le côlon. La maladie périanale et les complications extra-intestinales sont plus fréquemment associées chez ces personnes. Les symptômes associés comprennent:
- Diarrhée
- Saignements rectaux
- Douleurs abdominales
Maladie périanale
Ceci survient chez 1/3 des personnes diagnostiquées avec la maladie de Crohn. Ces personnes peuvent présenter des fistules, des fissures, des abcès ou des marques cutanées (excroissances charnues à l’extérieur de l’anus)
comorbidités associées
Bien que la maladie de Crohn affecte généralement le tractus gastro-intestinal, il y a eu des cas où des complications supplémentaires comprennent l’arthrite, des affections cutanées, une inflammation des yeux et/ ou de la bouche, des articulations, des calculs rénaux, des calculs biliaires et des affections hépatiques / biliaires ont également été rapportées. La comorbidité associée la plus courante est un blocage des intestins. Le blocage continu a tendance à épaissir les parois de l’intestin avec du tissu cicatriciel, ce qui réduit encore la taille du passage. Les fistules sont également fréquentes en raison de plaies ou d’ulcères qui se développent en ulcères profonds ou en voies se connectant à la vessie, au vagin, à la peau ou à la région anale. Ces fistules sont ensuite exposées à une infection.
Il a été découvert que les personnes atteintes de la maladie de Crohn ont renvoyé la douleur au bas du dos. Environ 25% des personnes atteintes de la maladie de Crohn et / ou de la maladie du côlon irritable présentent une sacroilite, une polyarthrite, une monarthrite de la cheville, du genou, des coudes et / ou des poignets, ainsi que des arthralgies migratrices. Parfois, ces affections articulaires peuvent même se présenter initialement avant les autres symptômes liés à l’IG.
Comme cette maladie affecte l’absorption des nutriments, les personnes chroniquement impliquées présentent généralement des carences en protéines, en calories et en vitamines. Cela peut être dû à la malabsorption ou à un apport alimentaire globalement insuffisant secondaire à la tentative du patient de limiter la douleur produite en mangeant.
Il existe un risque de cancer colorectal qui a tendance à augmenter avec une durée accrue de la maladie. Il y a une incidence de 2% du cancer colorectal après 10 ans de diagnostic, une incidence de 9% après 20 ans de diagnostic et une incidence de 19% après 30 ans de diagnostic de la maladie de Crohn. Un taux de mortalité de 20% se situe dans les 10 premières années du diagnostic en présence de complications. L’ablation chirurgicale de l’intestin de Crohn ne prévient pas le cancer colorectal, accordant ainsi de l’importance à la prévention et au dépistage pour la détection précoce du cancer colorectal.
L’ostéopénie peut survenir chez 50% des patients diagnostiqués avec la maladie de Crohn et l’ostéoporose peut survenir chez 15% des patients diagnostiqués. On pense que ces complications peuvent être dues à la thérapie aux stéroïdes, aux fumeurs, aux personnes ayant une maladie plus active ainsi qu’aux personnes ayant un faible apport en calcium et en vitamine D. Pour cette raison, tous les patients diagnostiqués avec la maladie de Crohn doivent être informés de cette complication potentielle et doivent être invités à prendre un supplément de calcium et de vitamine D.
Les calculs rénaux et la vésicule biliaire sont des comorbidités potentielles. Des calculs rénaux peuvent survenir en raison de la malabsorption des graisses et de la diarrhée chez les personnes atteintes de la maladie de Crohn. Ces patients peuvent ressentir des douleurs extrêmes au flanc ou au bas du dos ainsi que du sang dans les urines. Des calculs biliaires peuvent survenir en raison de la malabsoprtion de l’acide biliaire. Ces patients peuvent ressentir des douleurs abdominales du côté droit.
Tests diagnostiques / Tests de laboratoire / Valeurs de laboratoire
Le diagnostic de la maladie de Crohn est posé en excluant d’autres causes potentielles pour expliquer les signes et symptômes du patient. Certains des tests comprennent des analyses de sang, des analyses de sang occulte fécale (RSOS), une coloscopie, une sigmoïdoscopie flexible, un lavement baryté ou une imagerie de l’intestin grêle, une tomodensitométrie du tractus gastro-intestinal ou une endoscopie par capsule.
Les tests sanguins sont utilisés pour vérifier l’anémie qui indiquerait une inflammation dans le corps, une infection et des anticorps qui pourraient être présents chez les personnes atteintes d’une maladie inflammatoire de l’intestin.
La RSOS évalue la présence de sang dans l’échantillon de selles d’une personne.

Une coloscopie permet au médecin de prélever une biopsie ou un échantillon de tissu pour déterminer s’il existe des granulomes communs à la maladie de Crohn et non à la colite ulcéreuse. La sigmoïdoscopie flexible permet au médecin d’évaluer la dernière partie du côlon pour tout échantillon de biopsie. Cela permet au médecin de déterminer s’il y a une inflammation ou un saignement dans les intestins.

Les lavements au baryum permettent aux médecins d’évaluer les intestins par radiographie. Le baryum recouvre la doublure interne du tractus gastro-intestinal pour permettre à la doublure d’être visible sur la radiographie.
Un SCANNER du tractus gastro-intestinal permet d’examiner rapidement l’intestin entier d’une manière qui ne peut être vue dans d’autres tests de diagnostic. Cela permet d’évaluer les blocages, les abcès ou les fistules.
L’endoscopie en capsule consiste en une capsule avec une petite caméra à l’intérieur qui est avalée par l’individu. L’appareil photo prend des photos chaque seconde lorsqu’il se déplace le long de votre tractus gastro-intestinal. Les images sont ensuite envoyées à une ceinture d’ordinateur sans fil portée par le patient qui peut ensuite être prise en charge par le médecin et téléchargée pour consultation.
Causes
La cause initiale de la maladie de Crohn est inconnue, mais on pensait auparavant qu’elle était causée par le stress et l’alimentation d’une personne. Maintenant, on pense que de tels facteurs ne sont que des composants aggravants alors qu’un système immunitaire héréditaire et défaillant peut faire partie du développement de la maladie de Crohn. L’explication immunologique croit que le système immunitaire tente de combattre les organismes tout en enflammant le tractus gastro-intestinal. Chez les personnes atteintes de la maladie de Crohn, il peut y avoir une réponse anormale à la bactérie qui produit la grande étendue de l’inflammation. L’explication héréditaire croit qu’il y a une mutation génétique qui a été trouvée chez les personnes touchées par la maladie de Crohn. La maladie de Crohn produit une petite érosion peu profonde, dispersée et ressemblant à un cratère le long de la surface interne du tractus gastro-intestinal. Au fur et à mesure que cette maladie progresse, les érosions deviennent des ulcérations plus profondes et plus grandes qui finiront par cicatriser et créer une raideur le long du tractus. Avec cette raideur, l’intestin peut facilement devenir obstrué. Le long des ulcérations profondes, la bactérie qui se déplace le long du tractus gastro-intestinal est diffusée dans les organes adjacents et la cavité abdominale.
Certaines recherches ont indiqué que la maladie de Crohn est très similaire à une maladie appelée maladie de Johne qui survient chez les bovins. La différence entre les deux est que la maladie de Johne a une étiologie connue qui est une bactérie appelée paratuberculose de la sous-espèce Mycobacterium avium ou MAP. On pense que la présence de MAP dans les intestins des personnes atteintes de la maladie de Crohn pourrait être une caractéristique commune. On pense que la CARTE provient du lait pasteurisé consommé par des vaches infectées par la maladie de Johne. La pasteurisation ne supprime pas cet organisme et est potentiellement en train de raisonner pour la connexion. Les personnes atteintes de la maladie de Crohn n’ont pas de quantités élevées de MAP, de sorte que la cause directe de l’inflammation est encore inconnue si la bactérie influence directement l’inflammation. Certains théorisent que l’élimination de la MAP peut aider à améliorer la maladie de Crohn.
Atteinte systémique

La maladie de Crohn peut présenter des symptômes extra-intestinaux ou des symptômes qui surviennent en dehors des intestins. Cela peut survenir chez jusqu’à 25% des patients diagnostiqués avec la maladie de Crohn. Ceux-ci peuvent inclure tout ou partie des éléments suivants:
Musculo-squelettique
- Ostéoporose
- Arthrite (le plus souvent des articulations périphériques)
- Lombalgie
Tégumentaire
- Érythème noueux ou bosses rouges douloureuses à la surface de la peau
- Pyodermite gangréneuse ou ulcérations cutanées
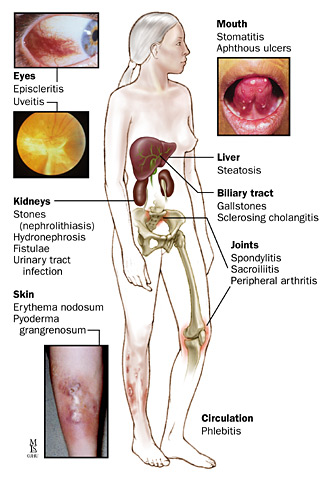
Génito-urinaire
- Calculs rénaux
- Atteinte hépatique:
- Hépatite
- Cirrhose Cholangite sclérosante primitive (CFP) ou inflammation des canaux hépatiques
Orale
- Plaies dans la bouche
Ophtalmique
- Rougeur et démangeaisons des yeux
- uvéite, douleurs oculaires et/ ou modifications de la vision
Psychiatrie
- Détresse émotionnelle
Prise en charge médicale
L’objectif principal de la thérapie médicale est de mieux réguler le système immunitaire du patient. Les objectifs supplémentaires pour le traitement de la maladie de Crohn comprennent: induire la rémission, maintenir la rémission, améliorer la qualité de vie du patient et minimiser la toxicité. Le traitement spécifique de la maladie de Crohn dépend de plusieurs facteurs, notamment la localisation, la gravité de la maladie, le type de maladie, les complications de la maladie de Crohn et la réponse de l’individu aux traitements médicaux antérieurs. Il existe actuellement un traitement « step up” utilisé pour les personnes atteintes de la maladie de Crohn.
Cette approche implique:
- Les patients d’abord traités avec des médicaments avec moins d’effets secondaires qui peuvent ne pas être aussi efficaces que les médicaments plus puissants
- À mesure que la maladie progresse, le traitement devient plus intense impliquant des médicaments plus puissants avec potentiellement plus de niveaux de toxicité.

Médicaments
Il existe quelques classifications de médicaments qui peuvent être utilisés pour aider à soulager la douleur symptômes de la maladie de Crohn. Il s’agit notamment d’anti-inflammatoires, de cortisone ou de stéroïdes, de suppresseurs du système immunitaire, d’Infliximab (Remicade), d’antibiotiques et de substituts antidiarrhéiques / liquides.
Les anti-inflammatoires sont généralement l’étape initiale pour soulager les symptômes, qui peuvent inclure la Sulfasalazine, qui est meilleure pour les conditions dans le côlon et qui est la plus courante. Un type supplémentaire comprend des agents 5-ASA tels que la mésalamine qui a moins d’effets secondaires mais n’est pas aussi efficace pour traiter l’intestin grêle.
La cortisone ou les corticostéroïdes peuvent être très efficaces en réduisant l’inflammation dans le corps, mais leurs effets secondaires sont vastes, notamment les sueurs nocturnes, l’hypertension artérielle, l’ostéoporose, les fractures osseuses, les poils du visage excessifs, une sensibilité accrue aux infections et aux cataractes. La prednisone est généralement prescrite au début de la maladie et généralement pire.
Les suppresseurs du système immunitaire suppriment le système immunitaire qui cible le système immunitaire pour réduire l’inflammation dans le corps. Certains types incluent l’Imuran ou l’azathioprine et le purinéthol qui sont les plus couramment utilisés pour les MII et les affections. Ceux-ci peuvent également aider à guérir les fistules. Il convient de noter que l’utilisation de médicaments immunosuppresseurs peut augmenter l’efficacité des corticostéroïdes.
L’Infliximab (Remicade) est le premier médicament à bloquer la réponse inflammatoire de l’organisme. Cela a été approuvé par la FDA pour le traitement de la maladie de Crohn modérée à sévère qui n’a pas répondu aux traitements conservateurs antérieurs. Ce médicament est une substance anti-TNF ou un facteur de nécrose antitumorale et neutralise cette protéine produite par le système immunitaire. Le TNF est ciblé et éliminé avant qu’il n’y ait un risque d’inflammation dans le tractus gastro-intestinal. La FDA a déclaré un avertissement aux enfants et aux adolescents prenant ce médicament ou d’autres inhibiteurs du TNF courent un risque accru de développer un cancer.
Les antibiotiquessont utilisés pour traiter et guérir les fistules et les abcès associés à la maladie de Crohn. De tels médicaments peuvent également réduire la quantité de bactéries nocives dans le tractus gastro-intestinal qui supprime le système immunitaire intestinal. Les antibiotiques courants comprennent Flagyl et Cipro.
Les médicaments supplémentaires utilisés pour aider à soulager les symptômes chez les personnes atteintes de la maladie de Crohn comprennent: des antidiarrhéiques pour soulager la diarrhée, des laxatifs, des analgésiques, des suppléments de fer, des injections de vitamine B-12, du calcium et de la vitamine D. Les suppléments nutritionnels sont également très importants, en particulier chez les enfants dont la croissance peut être ralentie. Cette nutrition peut se présenter sous la forme de formules liquides riches en calories, d’un tube d’alimentation ou d’une nutrition parentérale injectée dans la veine. Cela aidera à améliorer globalement la nutrition de l’individu et permettra à son intestin de se reposer, ce qui peut réduire l’inflammation pendant une courte période de temps.
On estime que 2/3 des personnes atteintes de la maladie de Crohn auront besoin d’une intervention chirurgicale à un moment donné de leur vie. Cela devient un plan de traitement nécessaire lorsque les médicaments et le traitement conservateur ont échoué. La chirurgie est utilisée soit pour soulager les symptômes, soit pour corriger les complications secondaires à une perforation, un abcès, un blocage ou un saignement dans les intestins. La chirurgie peut souvent améliorer les symptômes, mais ne peut jamais traiter ou guérir la maladie. La maladie de Crohn se reproduit souvent après la chirurgie, de sorte que les avantages et les complications doivent être pesés de manière appropriée par le patient lors du choix du plan d’action.
Intervention chirurgicale
Certaines indications pour la chirurgie comprennent:
- Perforation des intestins
- Fistule qui ne peut pas être prise en charge médicalement
- Abcess
- Saignement incontrôlable de l’intestin
- Cancer ou précancéreux
- magacolon toxique – une forme potentiellement mortelle de colite aiguë
- Échec du traitement médical
Il existe plusieurs processus chirurgicaux qui peuvent être utilisés pour les personnes atteintes de la maladie de Crohn. Ceux-ci comprennent:
- Résection intestinale dans laquelle les parties touchées des intestins sont enlevées et les parties les plus saines sont ensuite réattachées.
- Proctocolectomie et stomie où l’individu peut avoir besoin de retirer tout le côlon et le rectum. Ces patients auront besoin d’une stomie où les selles peuvent ensuite sortir du corps par une poche ou un sac.
- La stricturoplastie est l’élimination des sténoses ou du rétrécissement cicatriciel des intestins. Cela élargira les portions et permettra au contenu intestinal de passer.
Prise en charge de la physiothérapie
La maladie de Crohn est associée à une douleur périumbilicale et à une lombalgie référée. Les individus peuvent également ressentir de la douleur dans le quadrant inférieur droit et un abcès iliopsoas potentiellement associé en raison d’une masse inflammatoire pouvant créer une douleur à la hanche, à la fesse, à la cuisse ou au genou. Lorsqu’un patient se présente à une thérapie physique avec une origine inconnue de douleur au bas du dos, sacro-iliaque ou à la hanche, il est vital pour le thérapeute de dépister les sources organiques potentielles de la douleur et est encore plus important chez les patients ayant des antécédents de maladie inflammatoire de l’intestin.
Étant donné que les personnes atteintes de la maladie de Crohn peuvent également avoir une faible teneur en minéraux osseux associée et un potentiel élevé d’ostéoporose, il est important que le thérapeute fournisse une éducation sur l’ostéoporose et sa prévention.
L’hydratation est très importante chez les patients atteints de la maladie de Crohn, le thérapeute doit donc être conscient des signes de déshydratation, notamment des maux de tête, des lèvres sèches, des ongles et des cheveux cassants, des mains sèches et une désorientation.
En raison de la complexité de la maladie de Crohn, les patients peuvent être prédisposés à un stress émotionnel qui pourrait exacerber les symptômes antérieurs. En sachant cela, le thérapeute a la disponibilité d’accepter les sentiments du patient, de valider la maladie pour le patient et de prescrire un programme d’exercices pour améliorer les résultats pour le patient. Ces exercices ont la capacité de stimuler le système immunitaire, de réduire la dépression et d’améliorer l’image corporelle du patient. En plus de fournir ce programme d’exercices, les thérapeutes peuvent mieux créer des mécanismes d’adaptation ainsi que des techniques pour gérer l’imprévu de la maladie de Crohn.
Mesures des résultats
Une mesure des résultats a été créée pour suivre les progrès ou l’absence de progrès chez les personnes atteintes de la maladie de Crohn appelée Indice d’activité de la maladie de Crohn (IADC). Un score inférieur à 150 indique un meilleur pronostic que des scores plus élevés. Cette mesure permet de suivre les progrès d’une personne d’une semaine à l’autre pour déterminer si les symptômes sont meilleurs ou pires. Il s’agit davantage d’une jauge de progrès et non d’un outil de pronostic.
Gestion diététique
Un régime élémentaire qui comprend des aliments décomposés en composants de base tels que des acides aminés, des vitamines, des sucres, etc. peut aider à améliorer les symptômes associés à la maladie de Crohn. Des améliorations ont également été constatées chez les personnes qui suivent un régime sans produits laitiers, sans gluten et sans levure. Les herbes ont également été étudiées pour déterminer l’efficacité du soulagement des symptômes.
D’autres moyens de mieux gérer les symptômes peuvent inclure des modifications de votre alimentation. Certains points clés incluent:
- Manger des repas plus petits et à des intervalles plus fréquents
- Réduire la quantité d’aliments gras et gras pouvant produire de la diarrhée et des gaz
- Limiter la consommation de lait et de produits laitiers
- Réduire la quantité de glucides mal digérés pouvant provoquer diarrhée, gaz, ballonnements, crampes
- Limiter la consommation d’aliments riches en fibres tels que les noix, les graines, le maïs et le maïs soufflé.
Diagnostic différentiel
Les symptômes ci-dessus ne sont pas spécifiques à la maladie de Crohn et peuvent être observés dans d’autres conditions. Les diagnostics différentiels peuvent inclure les éléments suivants:
- Causes infectieuses – infection bactérienne, virale ou parasitaire.
- Ischémie – faible flux sanguin vers l’intestin grêle ou le côlon, généralement observé chez les patients plus âgés
- Médicaments – anti-inflammatoires non stéroïdiens, antibiotiques, pilules contraceptives
- Diverticulite – infection d’un diverticule (effusion du côlon) pouvant présenter une douleur et de la fièvre dans le quadrant inférieur gauche
- Appendicite – se présente généralement avec des douleurs abdominales et de la fièvre dans le quadrant inférieur droit
- Syndrome du côlon irritable – peut provoquer une diarrhée sévère et des douleurs abdominales
- Intolérance au lactose – peut causer de la diarrhée, des ballonnements et des douleurs abdominales. Les patients atteints de la maladie de Crohn peuvent également présenter une intolérance au lactose.
- Maladie coeliaque – sensibilité au gluten (blé) qui peut provoquer diarrhée et ballonnements.
- Calculs biliaires
- Cancer, lymphome
- Les maladies qui affectent d’autres organes de l’abdomen doivent également être prises en compte, telles que:
- Endométriose, maladie inflammatoire pelvienne, grossesse extra-utérine, kyste ovarien rompu
- Calculs rénaux, infections de la vessie ou des reins
Rapports de cas
- Étude de cas sur la maladie de Crohn
- Cas de Barlow S. étude: Un mâle de 16 ans présentant des pertes de densité osseuse résultant de la maladie de Crohn. Synergie . Janvier 2003; 21. Disponible auprès de: ProQuest Nursing & Source de santé alliée. Consulté le 6 avril 2010, Numéro de document : 347682641. Étude de cas: Un homme de 16 ans présentant des pertes de densité osseuse résultant de la maladie de Crohn
- Arumugam R, Brandt ML, Jaksic T, Gilger M. La maladie de Crohn se présentant comme une constipation chronique: Un rapport de cas. Pédiatrie clinique. 2000;39:369-71. Disponible à partir du module Santé. Consulté le 6 avril 2010, Numéro de document : 55518839. La maladie de Crohn se présentant comme une constipation chronique: Un rapport de cas
- Holaday M, Smith KE, Robertson S, Dallas J. Un trouble de l’alimentation atypique avec la maladie de Crohn chez un homme de quinze ans: Une étude de cas. Adolescence . 1994;29:865-73. Disponible auprès de: Base de la Bibliothèque de recherche. Consulté le 6 avril 2010, Numéro du document : 1499994.An trouble de l’alimentation atypique avec maladie de Crohn chez un homme de quinze ans: Une étude de cas
- Ogram AE, Sobanko JF, Nigra TP. Maladie de Crohn cutanée métastatique du visage: rapport de cas et revue de la littérature. Cutis. 2010;85:25-7. Disponible à partir de: Pubmed. Acédé le 6 avril 2010. Maladie de Crohn cutanée métastatique du visage: rapport de cas et revue de la littérature
Ressources
La maladie de Crohn &Colite Foundation of America: La maladie de Crohn &Colite Foundation of America
Vivre avec la maladie de Crohn: Vivre avec la maladie de Crohn Maladie
Centre National d’Information sur les Maladies Digestives (NDDIC): Maladie de Crohn
Calculateur CDAI: Calculateur de l’Indice d’Activité de la Maladie de Crohn
Présentations
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 Centre National d’Information sur les Maladies Digestives (NDDIC). Maladie de Crohn. http://digestive.niddk.nih.gov/ddiseases/pubs/crohns/ (consulté le 4 mars 2010).
- Vivant avec la maladie de Crohn. À l’intérieur de la maladie de Crohn. https://www.livingwithcrohnsdisease.com/livingwithcrohnsdisease/crohns_disease/inside_crohns.html (consulté le 4 mars 2010)
- Réponses à la maladie de Crohn. Qu’est-ce que la maladie de Crohn. http://crohnsdiseaseanswers.com/1.-what-is-crohns-disease-what-is-crohns-disease.HTM (consulté le 5 avril 2010).
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Mayoclinique. Maladie de Crohn. http://mayoclinic.com/health/crohns-disease/DS00104/DSECTION=causes (consulté le 4 mars 2010)
- 5.0 5.1 5.2 5.3 MedicineNet. Maladie de Crohn. http://www.medicinenet.com/crohns_disease/page2.htm (consulté le 4 mars 2010)
- 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 6.11 Fondation américaine de la maladie de Crohn et de la colite (CCFA). À propos de la maladie de Crohn. http://ccfa.org/info/about/crohns (consulté le 4 mars 2010)
- Thomas Craig. Une discussion franche sur la maladie de Crohn. Disponible à http://www.youtube.com/watch?v=Npda8xr2G-Y (dernier accès 4/510)
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 Cheifetz Adam, Moss Alan, Marque de poivre. Maladie de Crohn. Knol Beta. Disponible à l’adresse http://knol.google.com/k/crohn-s-disease #. Consulté le 5 avril 2010.
- Maladie de Crohn: Introduction. Médecine John Hopkins. Disponible à l’adresse http://www.hopkins-gi.org/GDL_Disease.aspx?CurrentUDV=31&GDL_Disease_ID=291F2209-F8A9-4011-8094-11EC9BF3100E&GDL_DC_ID=D03119D7-57A3-4890-A717-CF1E7426C8BA (consulté le 5 avril 2010).
- Goodman CC, Snyder TEK. Diagnostic différentiel pour les physiothérapeutes: Dépistage pour référence. 4e éd. St. Louis, MO: Saunders-Elsevier; 2007
- 11,0 11,1 11,2 Goodman CC, Fuller KS. Physiopathologie: Implications pour le physiothérapeute. 3e éd. St. Louis, MO: Saunders-Elsevier; 2009.
- Bone K. Utiliser des herbes et un régime alimentaire pour vaincre la maladie de Crohn. Chiropratique Dynamique. 2008;4(2) 26-27.
- Susman E.. SONIC donne un coup de pouce à l’infliximab pour la maladie de Crohn. Poste médical. Novembre 2008; 44:14. Disponible à partir du module Santé. Consulté le 4 mars 2010, Numéro de document : 1616171171.
- Calculateur de l’Indice d’activité de la maladie de Crohn (IADC). Calculatrice en ligne CDAI. & lt; ref= »http://www.ibdjohn.com/cdai/ »Crohn’sIndice d’activité de la maladie, CDAI (consulté le 4 mars 2010)